HOPS diagnoze: kur mēs tagad esam? UPLIFT® pētījums – ko tas nozīmē primārās aprūpes ārstiem un pacientiem?
Žurnāla Doctus oktobra numurā pasaules literatūras apskatā tika ieskicēts plaušu slimību slogs sabiedrībā, minot European lung foundation sniegtos datus - gandrīz katrā eiropiešu ģimenē ir plaušu slimnieks, bet 2020. gadā pasaulē no hroniskas obstruktīvas plaušu slimības mirs 4,7 miljoni cilvēku.
HOPS izplatība
HOPS - hroniska obstruktīva plaušu slimība, kas ietekmē miljoniem cilvēku dzīves kvaltāti visā pasaulē. Tiek prognozēts, ka 2030. gadā šī hroniskā slimība, kura ir novēršama un ārstējama, pasaulē kļūs par ceturto biežāko nāves gadījumu cēloni.
Definīcija
HOPS ir plaušu slimība, kas rada apgrūtinātu elpošanu. Daudziem pavadošās slimības ir emfizēma un hronisks bronhīts. HOPS - ārstējama un novēršama slimība, ko raksturo gaisa plūsmas traucējumi elpceļos, kas nav pilnībā atgriezeniski. Gaisa plūsmas ierobežojumi parasti ir progresējoši un saistāmi ar patoloģisku plaušu iekaisuma reakciju uz kairinošām daļiņām vai gāzēm. Kaut HOPS skar plaušas, tā izsauc arī nozīmīgas sistēmiskas pārmaiņas, vispārējas iekaisuma reakcijas pastiprināšanos, koronārās sirds slimības riska palielināšanos, muskuļu disfunkcijas, kaheksijas, osteoporozes un depresijas attīstību. [1] 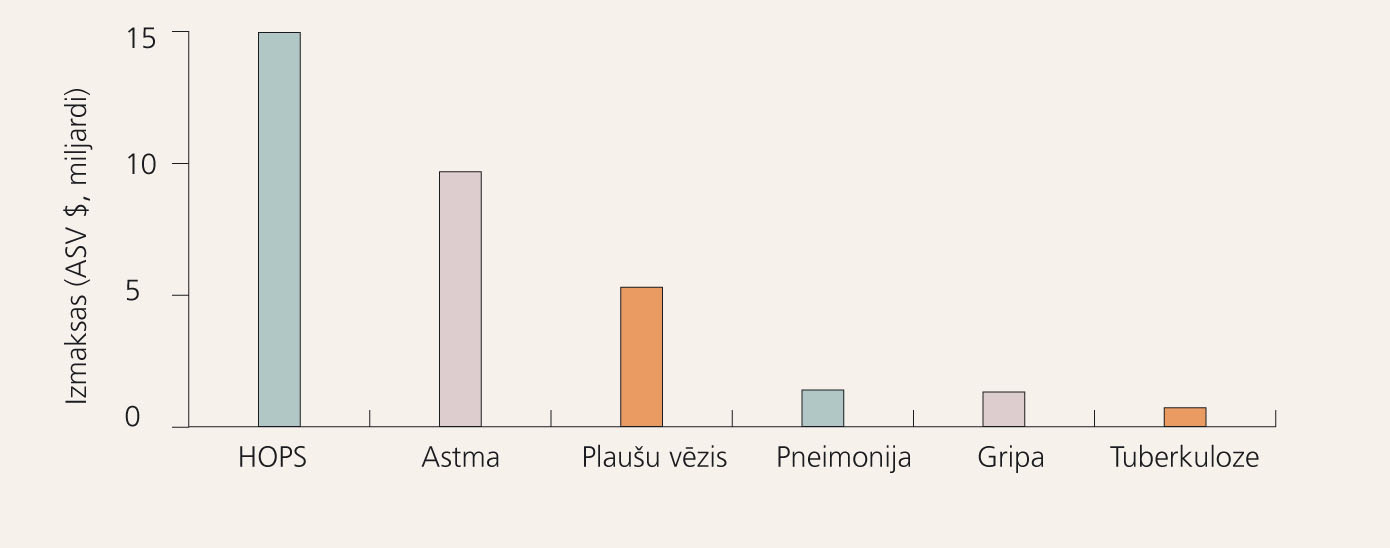

Mūsdienu skatījums uz HOPS klīnisko gaitu
Šā gada 4.-8. oktobrī Berlīnē notika pasaules ikgadējais lielākais zinātniskais forums respiratorajā medicīnā. Šis pasākums dod platformu plaušu slimību izpratnes un ārstēšanas svarīgākajiem uzlabojumiem, to apmeklēja vairāk nekā 18 tūkstoši delegātu no visas pasaules.
Eiropas Respiratorā apvienība (ERS) dibināta 1990. gadā kā bezpeļņas organizācija, apvienojot apmēram 9000 biedru - zinātniekus, ārstus, citus veselības aizsardzības profesionāļus no vairāk nekā 100 valstīm. Apvienības misija ir attīstīt respiratoro medicīnu, stimulējot un koordinējot biedru ak tivitātes, sasniedzot visaugstākos medicīnas, paramedicīnas un sociālos standartus respiratoro saslimšanu ārstēšanā, sekmējot izglītošanu un pētniecību šajā jomā.
ERS 18. kongresa ietvaros 2008. gada 5. oktobrī notika plaši apmeklēts satelītsimpozijs "Mūsdienu skatījums uz HOPS klīnisko gaitu".
Simpozija dienaskārtībā profesors Klauss Fogelmaiers (C. Vogelmeier) no Marburgas universitātes slimnīcas referēja par jaunāko zinātnisko skatījumu uz HOPS un tā menedžmentu; kārtējo reizi tika uzsvērta riska faktoru nozīme.
Riska faktori
Smēķēšana visā pasaulē ir galvenais riska faktors. Vismaz 80-90% gadījumu smēķēšana ir HOPS cēlonis; arī ilgstoša uzturēšanās telpās, kur smēķē citi (pasīvā smēķēšana) izraisa tieši tādu pašu simptomātiku. [1]
Jāmin arī dažādi arodkaitīgie faktori: akmeņogļu, cementa putekļi, ķīmiskā un tekstila rūpniecība, cepšana u. c.
Pēdējo gadu pētījumi apliecina industriāli attīstīto valstu ārējās vides piesārņojuma ietekmi uz saslimšanu ar HOPS.
Uzmanību piesaista arī tādi riska faktori kā ģenētiskā predispozīcija un sociāli ekonomiskais stāvoklis.
HOPS kā ievērojams ekonomiskais slogs
Daudzās valstīs lielākās medicīniskās izmaksas veido HOPS pacientu hospitalizācija, kas ir līdzīga vai pat augstāka nekā citām smagām saslimšanām, ieskaitot sirdslēkmes (1. attēls). [6] Slimības uzliesmojumi ir lielākās HOPS izmaksas: ārpuskārtas ārsta apmeklējumi, neatliekamās palīdzības izsaukumi un hospitalizācijas. [9; 10] HOPS paasināšanās saistāma ar biežākām lēkmēm un to progresēšanu.
HOPS diagnostika
Ņemot vērā HOPS augstās izmaksas un ietekmi uz pacientu dzīves kvalitāti, svarīga ir šīs slimības agrīna diagnostika un efektīva ārstēšana agrīnajās stadijās. The Global Initiative for Chronic Obstructive Lung Disease (GOLD) varētu raksturot kā starptautiskas consensus vadlīnijas; tās rekomendē iespējami agri apstiprināt slimības diagnozi ar spirometriju.
GOLD iesaka ar spirometriju pārbaudīt ikvienu pacientu, kas vecāks par 40 gadiem un sūdzas par:
- elpas trūkumu,
- hronisku klepu ar krēpām,
- anamnēzē ir kāds no HOPS riska faktoriem.
Diemžēl pētījumi apliecina, ka bieži vien 40 un vairāk gadu vecu pacientu klepus tiek attiecināts uz vecuma izmaiņām un netiek saistīts ar hronisku plaušu slimību, kā arī populācijā apmēram 36% gadījumu konstatēta elpceļu simptomātika, kuru tikai 56% gadījumu konsultējuši primārās aprūpes ārsti. [2] Ļoti daudzi pacienti neiet pie ārsta, kamēr simptomi nav kļuvuši nopietnāki. Tiek lēsts, ka apmēram 50% amerikāņu un 75% eiropiešu ar HOPS netiek laikus diagnosticēti. [3; 4]
Diferenciāldiagnoze
Biežāk sastopamie mīti par HOPS:
- pieaugošs elpas trūkums attiecināms uz vecuma izmaiņām;
- HOPS ir attiecināms uz astmu;
- HOPS ir neārstējama slimība.
![HOPS un astmas diferenciāldiagnoze [1]](https://cdn.doctus.lv/media/2011/09/2/original/51bd675adb46.jpg)
![HOPS un astmas diferenciāldiagnoze [1]](https://cdn.doctus.lv/media/2011/09/2/original/51bd675adb46.jpg) 1. tabulaHOPS un astmas diferenciāldiagnoze [1]
1. tabulaHOPS un astmas diferenciāldiagnoze [1]
Nereti HOPS tiek jaukta ar astmu. Mūsdienās tās ir divas dažādas slimības ar atšķirīgiem cēloņiem, iznākumiem un ārstēšanu. [5] Tāpēc ļoti būtiska ir precīza diagnoze, atšķirot astmu no HOPS, lai pacients varētu saņemt precīzu ārstēšanu. Izvērtējot pacientu anamnēzi, var konstatēt vairākas būtiskas atšķirības, kas palīdz noteikt precīzu diagnozi (1. tabula). Visbiežākais simptoms, kāpēc tiek apmeklēts ārsts, - elpas trūkums, dyspnoea.
Plaušu funkcijas pārbaude
Elpas trūkumu diagnosticē ar spirometriju. FEV1 - forsētas izelpas tilpums vienā sekundē pret FVC - forsētā vitālā kapacitāte (FEV1/FVC ≤ 0,7 apstiprina gaisa plūsmas traucējumus, kas nav pilnībā atgriezeniski).
Ārstēšana
Pasaulē atzītās GOLD vadlīnijas nesen tika papildinātas ar ārstēšanas mērķiem:
- aizkavēt slimības progresēšanu,
- mazināt simptomus,
- uzlabot fizisko toleranci,
- uzlabot vispārējo veselības stāvokli,
- aizkavēt un ārstēt komplikācijas,
- ārstēt un novērst paasinājumus,
- samazināt mirstību (2. tabula).
UPLIFT® pētījums
Nākamais ziņotājs ERS kongresā profesors M. Dekramers (M. Decramer, Catholic hospital, Leuven, Beļģija) kā vadošais pētnieks prezentēja UPLIFT® (Understanding long-term Impacts on Function with tiotropium) rezultātus. Tas ir lielākais līdz šim īstenotais HOPS pētījums globālā mērogā: tajā tika iesaistīti 5993 pacienti ar HOPS no 37 pasaules valstīm.
Randomizētā četru gadu pētījuma laikā pacienti:
- ar mērenu un vidēji smagu HOPS tika rekrutēti 490 pētnieciskajos centros,
- viņu vecums 40 un vairāk gadu (vidējais 65 ± 8 gadi),
- smēķēšanas vēsture - desmit paciņas/gadi,
- reizi dienā ar HandiHaler ierīci (Boehringer Ingelheim) viņiem inhalēja 18 μg tiotropija bromīda,
tika salīdzināti ar placebo grupu, lai:
- izvērtētu FEV1 pirms tiotropija bromīda un īsas iedarbības bronhodilatatora lietošanas no rīta un FEV1 pēc bronhu dilatācijas,
- salīdzinātu FVC un SVC,
- noteiktu dzīves kvalitāti, mērītu pēc SGRQ (St. George's Respiratory Questionnaire),
- noteiktu HOPS uzliesmojumus, hospitalizācijas,
- izzinātu nāves gadījumu skaitu no jebkura iemesla un no respiratorās patoloģijas. [15]
M. Dekramers atzina: pētnieciskais uzdevums bijis pietiekami sarežģīts, turklāt to apgrūtinājis uzstādījums - pacientus vienlaikus bija atļauts ārstēt ar citiem respiratoro funkciju ietekmējošiem medikamentiem, izņemot inhalējamos antiholīnerģiskos līdzekļus. Visiem pacientiem, uzsākot izpēti, tika piedāvātas smēķēšanas atmešanas programmas.
Profesors M. Dekramers atzīmēja galvenās konstatētās kopsakarības ar tiotropija bromīdu ārstētajiem pacientiem: uzlabojās pacientu plaušu funkcijas; uzlabojās dzīves kvalitāte; mazinājās HOPS uzliesmojumu skaits; apstiprinājās labvēlīgs tiotropija drošības profils. ![Piecas HOPS stadijas un ārstēšana [1]](https://cdn.doctus.lv/media/2011/09/2/original/042ee9d56349.jpg)
![Piecas HOPS stadijas un ārstēšana [1]](https://cdn.doctus.lv/media/2011/09/2/original/042ee9d56349.jpg)
- Tiotropija bromīda lietošana HOPS pacientiem ļauj panākt plaušu darbības ilgstošu uzlabojumu līdz pat četriem gadiem (p
- Četru pētījuma gadu laikā tiotropija bromīda grupā tika novērota labāka pacientu dzīves kvaliāte (p
- Tiotropija bromīds vidēji par 4,1 mēnesi (p
- Tiotropija bromīda grupā tika novērots mirstības riska samazinājums. Mirstības risku novērtēja 30 dienu pēc ārstēšanas perioda beigām, un pētījumā tika konstatēts mirstības riska samazinājums par 11%, lai gan statistiska nozīmīguma robežu šis rādītājs nesasniedza (p = 0,086).
- Tiotropija bromīds samazināja respiratoro (p
Tika atzīmēta šā pētījuma nozīme praktiskajā dzīvē - ko tas nozīmē pacientiem un ierindas ārstiem, īpaši primārās aprūpes speciālistiem, pie kuriem visbiežāk vēršas cilvēki ar elpošanas problēmām. Dati liecina, ka tiotropija bromīds palīdz HOPS II stadijā, pētījumā bija 46% šādu pacientu, ilgtermiņā viņi var saglabāt aktīvu dzīvesveidu, un tā ir labā ziņa ģimenes ārstiem. [19]
Noslēgumā - raugoties no GOLD vadlīniju mērķu skatpunkta uz UPLIFT® pētījuma iznākumu, var atzīmēt tiotropija bromīda labvēlīgo ietekmi uz pacientiem - vieglāk elpot, vieglāk kustēties, mazāk uzliesmojumu, kas slimības gaitu pasliktina; uzlabotā dzīves kvalitāte un labvēlīgais drošības profils ir optimistiskā ziņa pacientiem un viņu ģimenes loceļiem. [19]
Redakcija izsaka pateicību par konsultāciju raksta tapšanas gaitā Dr. med. Mārim Bukovskim, P. Stradiņa KUS Pulmonoloģijas centrs.
Literatūra
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. Bethesda, National Heart, Lung and Blood Institute, April 2001; Update of the Management Sections, GOLD website (www.goldcopd.com). Updated: 2007.
- Celli B., ZuWallack R., Wang S., Kesten S. Improvement in resting inspiratory capacity and hyperinflation with tiotropium in COPD patients with increased static lung volumes. Chest 2003; 124: 1743-1748.
- Casaburi R., Mahler D. A., Jones P. W. et al. A long-term evaluation of once-daily inhaled tiotropium in chronic obstructive pulmonary disease. Eur Respir J 2002; 19: 217-224.
- Celli B., Benditt J., Albert R. K. Chronic obstructive pulmonary disease // Albert R. K., Spiro S. G., Jett J. R., eds. Comprehensive Respiratory Medicine. St. Louis, Mo: Mosby; 2001: 37.1-37.24.
- Casaburi R., Kukafka D., Cooper C. B. et al. Improvement in exercise tolerance with the combination of tiotropium and pulmonary rehabilitation in patients with COPD. Chest 2005; 127: 809-817.
- Sullivan S. D., Ramsey S. D., Lee T. A. The economic burden of COPD. Chest 2000; 117: 58-98.
- Brown M. L., Fintor L. The economic burden of cancer // Greenwald P., Kramer B. S., Weed D. L., eds. Cancer Prevention and Control. New York: Marcel Dekker, Inc; 1995: 69-81.
- Brown D. M., Everhardt J. E. Cost of digestive diseases in the United States // Everhart J. E., ed. Digestive Diseases in the United States: Epidemiology and Impact. DHHS, PHS, NIH, Washington, DC: US GPO; 1994. NIH publication no. 94: 1447.
- National Heart, Lung and Blood Institute. Morbidity and Mortality Chart Book on Cardiovascular, Lung and Blood Diseases, 2002. Bethesda, MD: DHHS.
- Sullivan S. D., Ramsey S. D., Lee T. A. The economic burden of COPD. Chest 2000; 117 (2 suppl): 5S-9S.
- Department of Health (2002). Hospital Episode Statistics 2000-2001. www.doh.gov.uk/hes
- Strassels S. A., Smith D. H., Sullivan S. D. et al. The costs of treating COPD in the United States. Chest 2001; 119: 344-352.
- Guest J. F. The annual cost of COPD to the UK's National Health Service. Dis Manage Health Outcomes 1999; 5: 93-100.
- Kessler R., Faller M., Fourgaut G. et al. Predictive factors of hospitalization for acute exacerbations in a series of 64 patients with COPD. Am J Respir Crit Care Med 1999; 159: 158-164.
- Decramer M., Celli B., Tashink D. P. et al. Clinical trial design considerations in assessing long-term functional impacts of tiotropium in COPD. J Chron Obstr Pulm Dis 2004; 1: 303-312.
- Largest COPD outcomes study completes patient recruitment: 6 000 patients from 37 countries recruited to groundbreaking UPLIFT study. Ingelheim, Germany: Boehringer Ingelheim; March 9, 2004.
- Tashink D. P., Decremer M., Celli B., Burkhart D., Cassino C., Kesten S. Baseline characteristics acording to gender in a global respiratory trial. Presented at: 2007 International Conference of Americann Thoracic Society; May 18-23; San Francisco, CA.
- Preview of a Landmark Trial in COPD: UPLIFT study abstracts and posters. Boehringer Ingelheim, Germany; Oct 5, 2008.
- UPLIFT® Breaking News. Media materials. Presented at: 5 October 2008, ERS, Germany.