Bronhiālās astmas terapija senioriem

Saīsinājumi
- IGK — inhalējamie glikokortikoīdi
- SABA — īsas darbības bēta adrenoblokatori (short acting beta agonist)
- LABA — garas darbības bēta adrenoblokatori (long acting beta agonist)
- LTRA — leikotriēnu receptoru antagonisti
- BA — bronhiālā astma
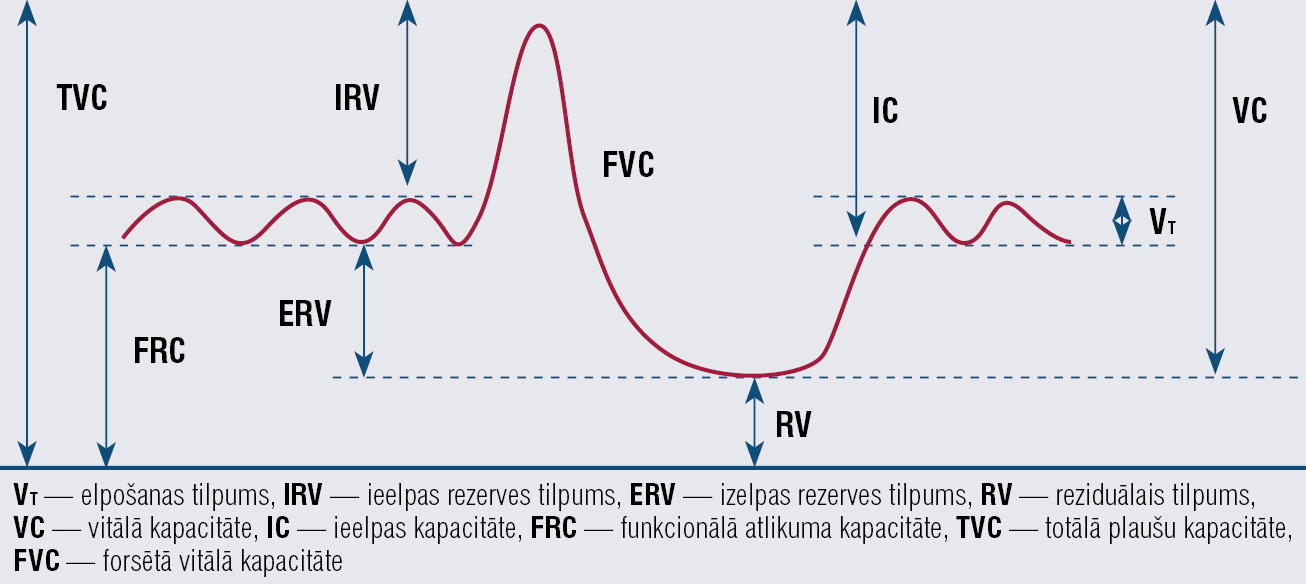
- VT — elpošanas tilpums
- IRV — ieelpas rezerves tilpums
- ERV — izelpas rezerves tilpums
- RV — reziduālais tilpums
- VC — vitālā kapacitāte
- IC — ieelpas kapacitāte
- FRC — funkcionālā atlikuma kapacitāte
- TVC — totālā plaušu kapacitāte
- FVC — forsētā vitālā kapacitāte
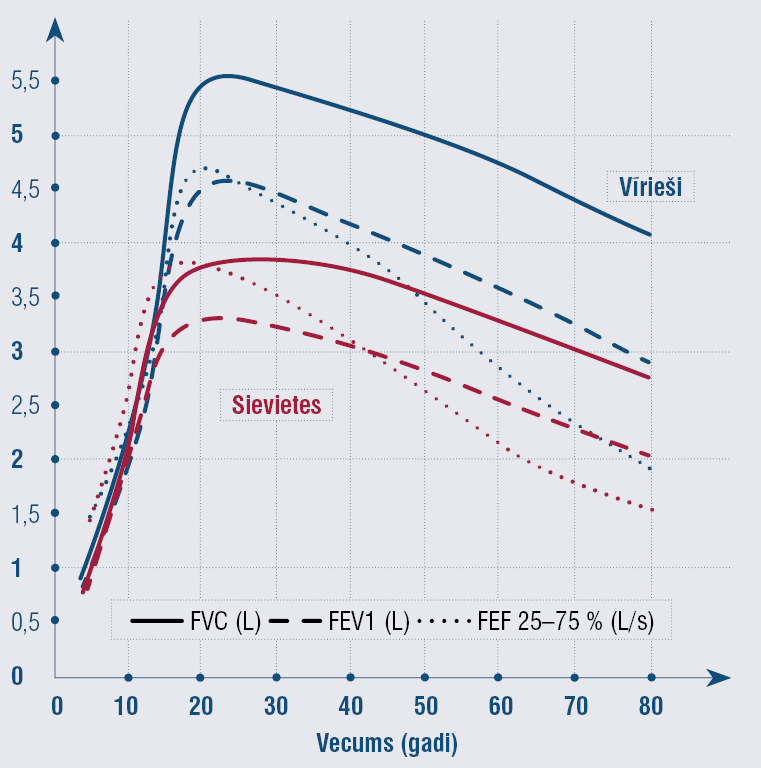
Plaušu ventilācijas funkcijas tiek izteiktas skaitļos, ko iegūstam ar standartizētām metodēm, visbiežāk ar spirometriju. Lai pareizi interpretētu senioru spirogrāfijas līkni, jāņem vērā fizioloģiskās izmaiņas elpošanas sistēmā. Jāatceras, ka forsētais izelpas tilpums pirmajā sekundē (FEV1) un forsētā vitālā kapacitāte (FVC) (1. attēls) pēc 20 gadu vecuma samazinās par 25—30 ml/gadā (2. attēls). [1]


BA diagnostika un ārstēšana senioriem var būt komplicēta dažādo blakusslimību un polifarmācijas dēļ. Jāņem vērā, ka vecākiem cilvēkiem var būt izmainīta medikamentu absorbcija, izplatīšanās organismā, metabolisms un ekskrēcija.
Epidemioloģija
Astmu diagnosticē vienam no 13 iedzīvotājiem populācijā. [7] Aptuveni 25 miljoniem ASV iedzīvotāju ir BA, respektīvi, 7,6 % pieaugušo un 8,4 % bērnu. Astma bērnībā divreiz biežāk novērojama zēniem, pubertātes periodā attiecība izlīdzinās, bet pēc 40 gadu vecuma BA biežāk diagnosticē sievietēm. [6]
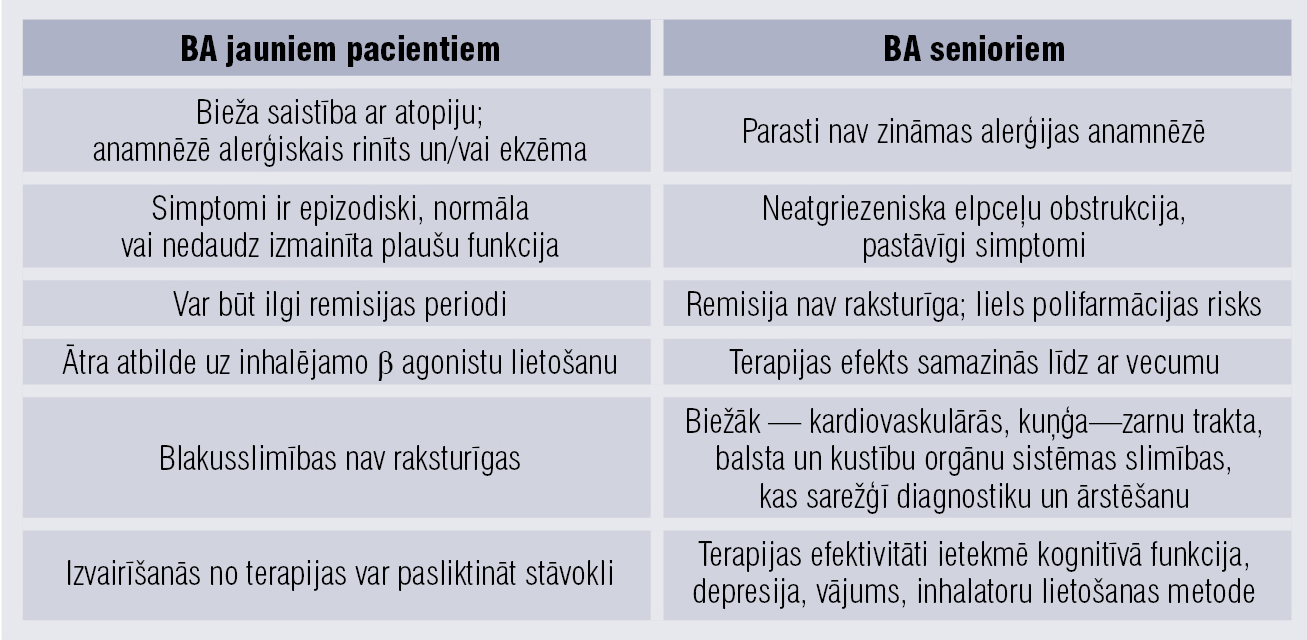
Pierādīts, ka sievietēm pēc menopauzes, lietojot estrogēnu vai hormonu terapiju ilgāk nekā desmit gadus, astmas attīstības risks pieaug divas reizes. [11] Eiropas un ASV populācijā veiktie pētījumi rāda, ka BA sastopamība senioriem ir 1,8 —10,9 %. [14] Galvenās atšķirības starp BA pacientu vecumgrupām aplūkotas 1. tabulā.

Astmas raksturojums
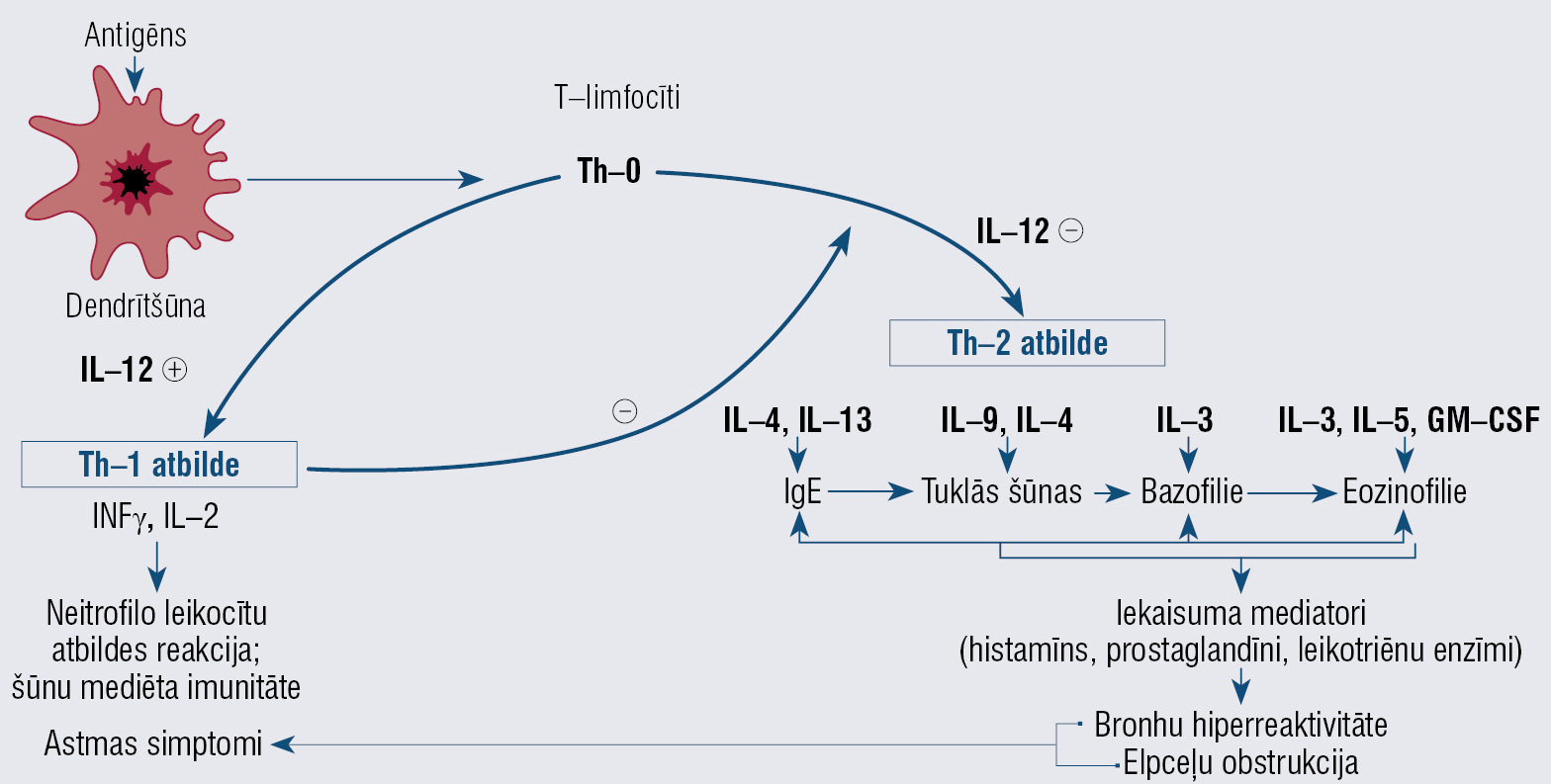
BA raksturīgs iekaisums elpceļos, kas pastiprina bronhu reaktivitāti uz dažādiem kairinātājiem un izsauc astmai raksturīgos simptomus (3. attēls). Astmai raksturīga mainīga elpceļu obstrukcija, kas ir atgriezeniska gan spontāni, gan pēc bronhodilatatoru lietošanas, tomēr, slimībai progresējot, rodas neatgriezeniskas pārmaiņas elpceļos. [3] BA remisijas periodā elpceļu plūsmas rādītāji var iekļauties normas robežās, lai gan perifērajos elpceļos saglabājas pat desmitreiz lielāka pretestība. [13]

Astmas lēkmi visbiežāk provocē alergēni, vīrusu infekcijas, medikamenti, cigarešu dūmi, gaisa piesārņojums, asas smakas, fiziskā slodze, nakts un rīta stundas, auksts gaiss un citi faktori. [4]
Plaušu funkcija samazinās līdz ar novecošanos, krūškurvis kļūst stīvāks, jo starpribu skrimšļi apkaļķojas. Kostovertebrālajās locītavās var attīstīties artrīts, visbiežāk saistīts ar osteoporozi mugurkaula krūšu daļā. Elpošanas muskulatūras spēks samazinās, rodas bronhokonstrikcija. Novēro pavājinātus gan parasimpātiskās, gan simpātiskās nervu sistēmas refleksus. Ir samazināta bēta adrenoreceptoru atbilde, lai gan receptoru daudzums nemainās (4. attēls). [12]
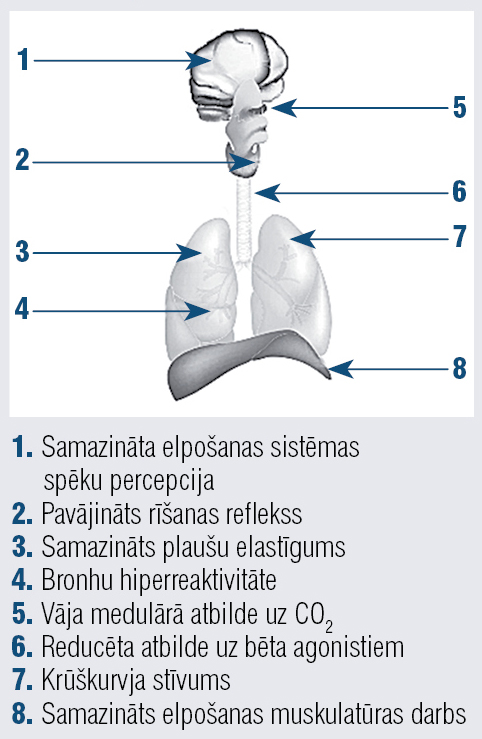

Jāpiemin, ka atopija var provocēt palielinātu elpceļu reaktivitāti. Lai gan senioriem ir mazāks alerģisko reakciju risks, zemāks IgE līmenis asinīs, salīdzinot ar jaunākiem BA pacientiem, retāk novērojams alerģiskais rinīts vai atopiskais dermatīts. [15]
Diagnostiskie kritēriji
BA diagnostikā senioriem izmanto Global Initiative for Asthma(GINA) 2017. gada vadlīnijās rekomendēto algoritmu, izvērtējot gan klīniskos simptomus, gan izmaiņas elpceļu gaisa plūsmā.
BA raksturīgās pazīmes:
- vairāk nekā viens no šiem simptomiem: čīkstēšana krūtīs, elpas trūkums, klepus, saspiestības sajūta krūtīs;
- simptomu pasliktināšanās naktīs vai agrās rīta stundās;
- simptomu mainība gan to ilgumā, gan intensitātē;
- simptomus ierosina vīrusu infekcija, slodze, alergēnu ietekme, laika maiņas, smiekli vai citi kairinātāji, piemēram, izplūdes gāzes, cigarešu dūmi vai asas smakas. [4]
Astmas pacientam plaušu funkcija var variēt no neizmainītiem rādītājiem līdz smagai obstrukcijai. Plaušu funkcijas novērtēšanai rekomendē funkcionālos testus: spirogrāfiju (FEV1 ↓ un FEV1/FVC ↓) un bronhodilatācijas testu (FEV1 pieaug par > 12 % un > 200 ml, salīdzinot ar sākotnējiem datiem).
Dažkārt senioriem nav mērķtiecīgi veikt spirogrāfiju, jo blakusslimību dēļ (piemēram, kognitīvie traucējumi) iegūtie rezultāti var nebūt objektīvi interpretējami. Lai pārliecinātos par pacienta atbilstību izmeklējumam, vēlams aizpildīt mentālā stāvokļa novērtēšanas mini skalu vai veikt pulksteņa zīmēšanas testu. [2]
Pareiza spirogrāfijas līknes interpretācija senioriem ir viens no sarežģītākajiem uzdevumiem, jo jāņem vērā ar novecošanu saistītās fizioloģiskās izmaiņas plaušās. Spirogrāfiju var ietekmēt blakusslimības, uzrādot viltus pozitīvus rezultātus. Samazināta FVC var būt sastrēguma sirds mazspējas, kardiomegālijas, ascīta, aptaukošanās, diafragmas vājuma u.c. slimību gadījumā. [16] Samazināts FEV1 var būt arī citu plaušu slimību simptoms (kardiāla astma, HOPS). Samazināts FEV1/FVC rādījums norāda uz elpceļu obstrukciju. Normā FEV1/FVC parasti ir virs 0,75—0,8. [4] Specifiskāks, iespējams, senioriem piemērotāks mērījums ir forsētais izelpas tilpums pirmajās sešās sekundēs (FEV6). [2]
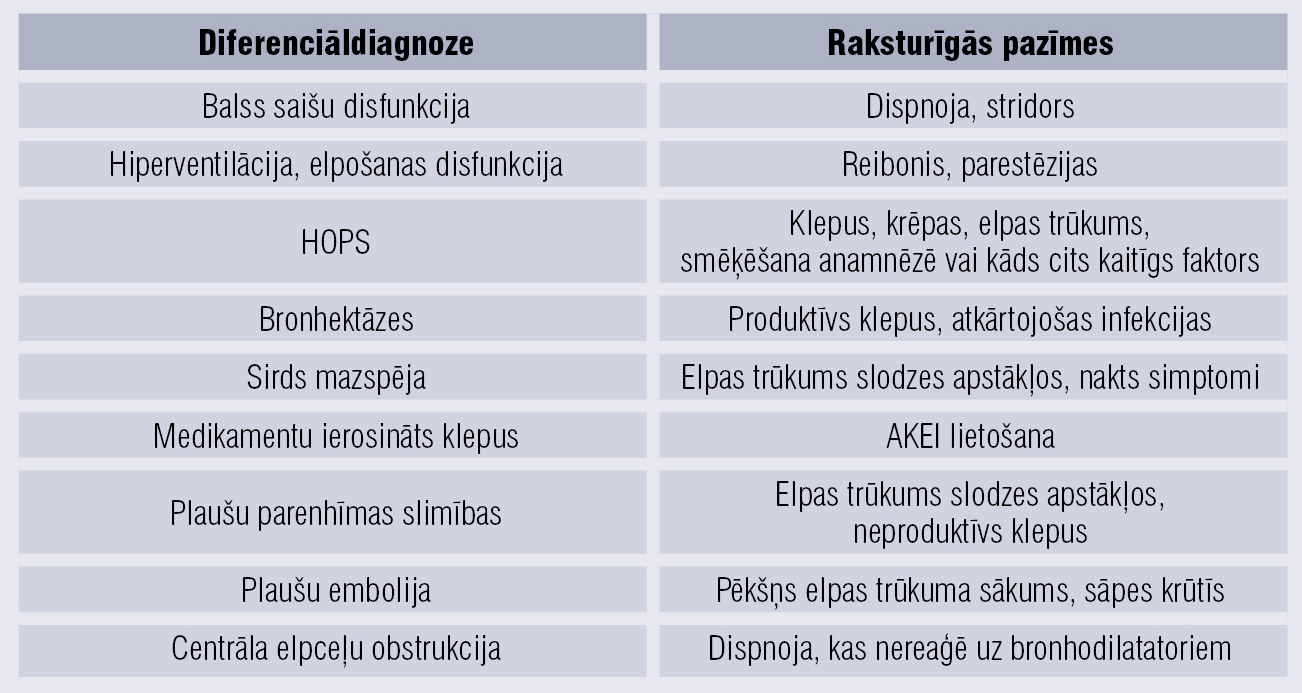
BA līdzīgi simptomi var būt citām patoloģijām, tāpēc būtiski zināt iespējamās diferenciāldiagnozes (apkopojums 2. tabulā).

Terapijas taktika
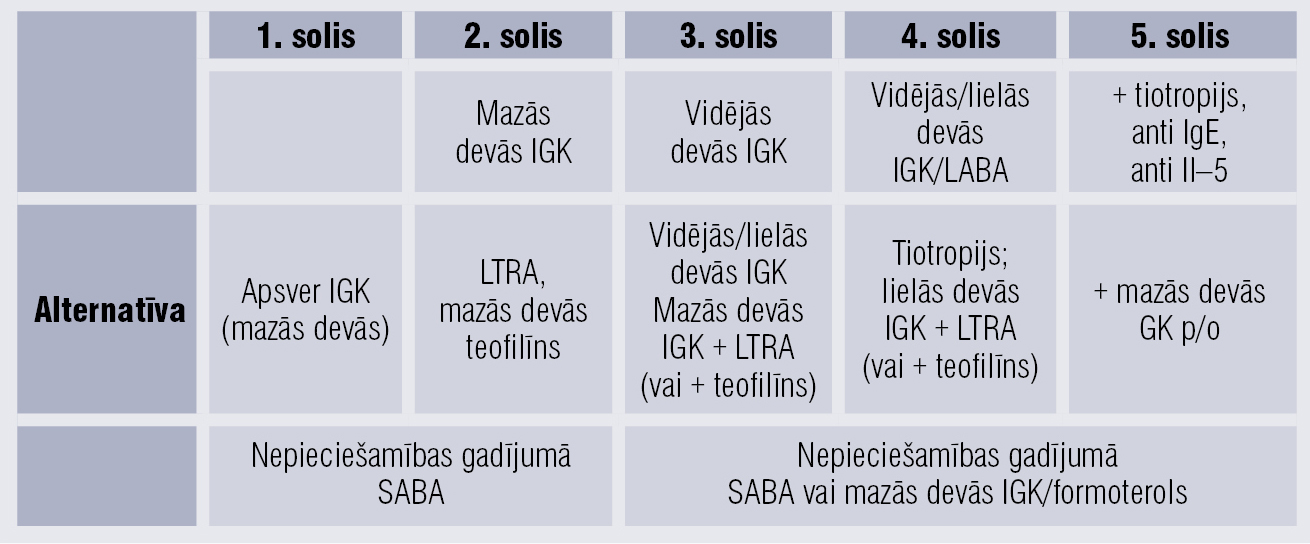
BA senioriem ārstē tāpat kā citiem astmas pacientiem pēc GINA 2017. gada vadlīnijām (3. tabula).

Šobrīd nav daudz pētījumu par astmas terapiju senioriem, jo vecums > 65 gadiem ir viens no pacientu izslēgšanas kritērijiem klīniskajos pētījumos. Izvēloties terapijas līdzekļus, jāpievērš uzmanība pacienta blakusslimībām un ikdienā lietotajiem medikamentiem. Tas ir svarīgi, jo, piemēram, bēta blokatori var provocēt bronhu obstrukciju. Jākontrolē arī aknu un nieru funkcionālie rādītāji.
Lai astmas prognoze būtu ilgtermiņā laba, adekvāti jāpārrauga simptomi, jāsamazina uzliesmojumu risks, jākontrolē elpceļu obstrukcija, jāizvairās no iespējamajām terapijas blaknēm. Svarīga ir pacienta—ārsta sadarbība, pacienta izglītošana.
Astmas terapiju var iedalīt trīs kategorijās:
- kontroles medikamenti ikdienas terapijai,
- “glābjošie” medikamenti, ja steidzami jākupē simptomi, uzliesmojums,
- medikamenti, ko pievieno smagas norises astmas pacientiem. [4]
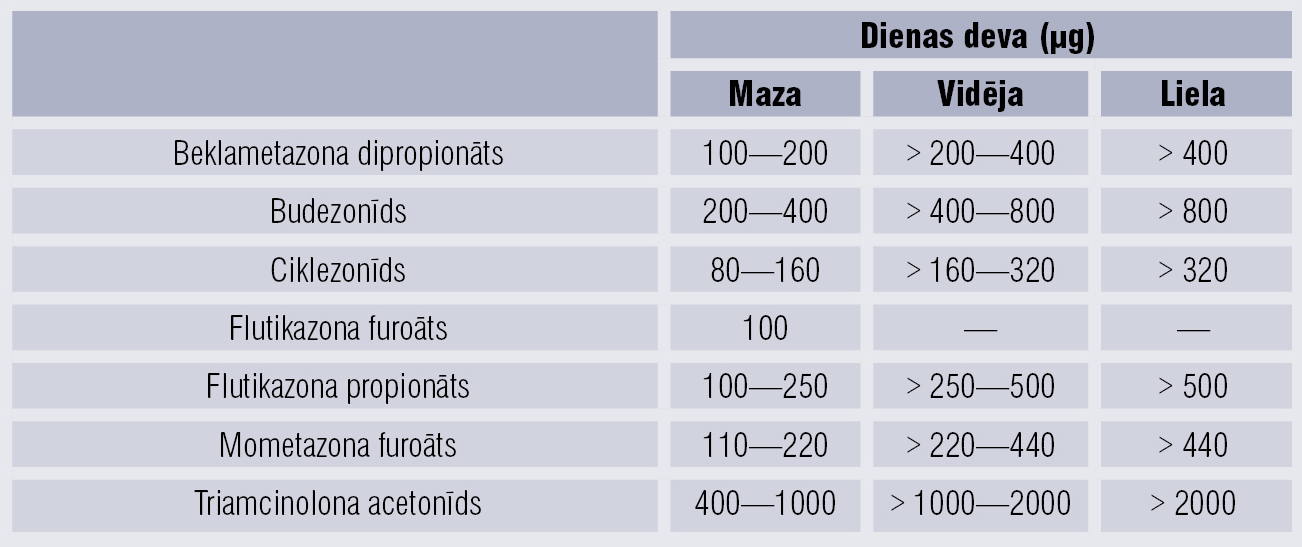
Inhalējamie glikokortikoīdi (IGK) ir pirmās izvēles medikamenti astmas ārstēšanā (4. tabula). Geriatrijas praksē ilgstoša IGK lietošana lielās devās var būt saistīta ar palielinātu blakusparādību risku. Inhalāciju veikšanas metode un ieelpas plūsmas maksimums, kas senioriem parasti ir izmainīts, ir faktori, kas palielina blakusparādību attīstības risku.

Bronhodilatatoru farmakokinētiku un farmakodinamiku ietekmē arī ar novecošanu saistītās pārmaiņas plaušās. [5] Bēta 2 agonisti (gan īsas, gan garas darbības) saistās pie β adrenoreceptoriem, un atbildreakcijas paveidi gados vecākiem astmas pacientiem var būt dažādi: hipokaliēmija, QT intervāla pagarināšanās, tahikardija, tremors. [8]
Antiholīnerģisko preparātu lietošanas biežākās blaknes ir sausa mute, garšas izmaiņas, samazinātas runas spējas, gļotādas bojājumi un elpceļu infekcijas, jo samazinās antibakteriālā aktivitāte siekalās. [9]
Ārstēšana ar teofilīnu ir ļoti ierobežota un nav rekomendējama tā šaurā terapeitiskā spektra dēļ. Biežākās blaknes ir kuņģa—zarnu trakta simptomi un aritmijas. LTRA ir laba alternatīva pacientiem ar zināmu sirds mazspēju vai išēmisku sirds slimību. [2]
Jaunākie pētījumi liecina, ka senioriem ar smagu astmu var sākt monoklonālo antivielu, piemēram, omalizumaba, lietošanu. Tas ir efektīvs preparāts vecākiem pacientiem. Anti IgE terapija samazina uzliesmojumu biežumu un simptomus pacientiem pēc 50 gadu vecuma. [10]
Astmai raksturīgie simptomi korelē ar terapijas taktikas izvēli (5. tabula). Svarīgi ierādīt pacientam inhalatora pareizu lietošanu. Nespējot secīgi saskaņot medikamenta inhalēšanu un inhalatora ierīces aktivizāciju, lai medikaments nenokļūtu perifērajos elpceļos, tas uzkrājas orofaringeālajā reģionā, līdz ar to palielinās iespējamo blakusparādību risks.


Mūsdienās ir dažādu veidu inhalatori. Efektīvākie ir dozētie aerosola vai pulverveida inhalatori (5. attēls). Dozētā aerosola inhalatora flakons pirms lietošanas jāsakrata, jānoņem uzgalis, aerosola iemutis cieši jāaptver ar lūpām, tad metāla flakons jānospiež uz leju, dziļi un mierīgi jāieelpo, aptuveni desmit sekundes jāaiztur elpa.


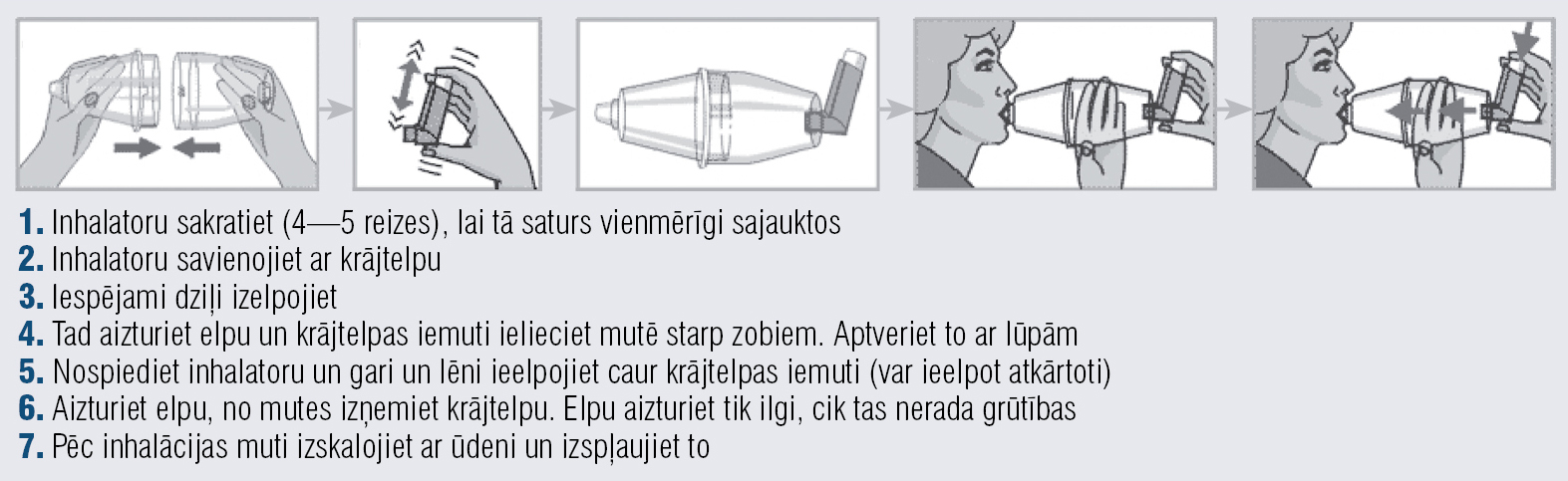
Savukārt pulverveida inhalatoru pacients darbina ar savu elpu. Pirms inhalācijas dziļi izelpo, ar lūpām aptver iemuti, tad dziļi un ātri ieelpo, desmit sekundes aiztur elpu, izelpo. Pulverveida inhalatoru lietotājiem nav jādomā par pareizu rokas un ieelpas koordināciju, kā tas ir dozēto aerosola inhalatoru lietotājiem. Lai atvieglotu medikamenta lietošanu, senioriem var rekomendēt dozētos aerosola inhalatorus caur krājtelpu (6. attēls).

Literatūra
- Janssens JP, Pache JC, Nicod LP. Physiological changes in respiratory function associated with ageing. Eur Respir J, 1999; 13(1): 197–205.
- Salvatore Battaglia, Alida Benfante, Mario Spatafora, Nicola Scichilone. Asthma in the elderly: a different disease? Breathe (Sheff), 2016; 12: 118–128.
- Kalvelis A. Pneimonoloģija. 2012; 76–86.
- Global Initiative for Asthma, Global strategy for asthma management and prevention, update 2017: 14–65.
- Bellia V, Battaglia S, Matera MG, et al. The use of bronchodilators in the treatment of airway obstruction in elderly patients. Pulm Pharmacol Ther, 2006; 19: 311–319.
- emedicine.medscape.com/article/296301-overview
- Centers for Disease Control and Prevention. Asthma. www.cdc.gov/asthma/default.htm. (Retrieved August 18 2017)
- Pfeifer MA, Weinberg CR, Cook D, et al. Differential changes of autonomic nervous system function with age in man. Am J Med, 1983; 75: 249–258.
- Scichilone N, Ventura MT, Bonini M, et al. Choosing wisely: practical considerations on treatment efficacy and safety of asthma in the elderly. Clin Mol Allergy, 2015; 13: 7.
- Maykut RJ, Kianifard F, Geba GP. Response of older patients with IgE-mediated asthma to omalizumab: a pooled analysis. J Asthma, 2008; 45: 173–181.
- Trios RJ, Seizer FE, Willett WC, Trichopoulos D, Rosner B. Menopause, postmenopausal estrogen preparations, and the risk of adult-onset asthma. A prospective cohort study. Am J Respir Crit Care Med, 1995; 152: 1183–1188.
- Sidney S Braman. Growing old with asthma: what are the changes and challenges? Expert Rev Resp Med, 2010; 4(2): 239–248.
- Yanai M, Sekizawa K, Ohrui T, Sasaki H, Takishima T. Site of airway obstruction in pulmonary disease: direct measurement of intrabronchial pressure. J Appl Physiol, 1992; 72(3): 1016–1023:
- Oraka E, Kim HJ, King ME, Callahan DB. Asthma prevalence among US elderly by age groups: age still matters. J Asthma, 2012; 49(6): 593–599.
- Hanania, et al. Asthma in the Elderly: Current Understanding and Future Research Needs. J Allergy Clin Immunol, 2011; 128(3 Suppl): S4–S24.
- emedicine.medscape.com/article/303239-overview