Epšteina—Barras vīruss (EBV) ir herpesvīrusu grupai piederīgs vīruss, kas vairojas galvenokārt cilvēka imūnajās šūnās (B limfocītos), mutes un rīkles gļotādā, kā arī siekalu dziedzeros un ierosina infekciozo mononukleozi. Publikācijā atspoguļots klasisks klīniskais gadījums par inficēšanos ar EBV jaunietim tipiskā infekciozās mononukleozes saslimstības pīķī attiecīgajā vecumgrupā.
Klīniskais gadījums
Pacients, 17 gadus vecs, Bērnu klīniskās universitātes slimnīcā nonāca slimības piektajā dienā ar sūdzībām par sāpēm kaklā, grūtībām norīt ēdienu. Dinamikā pievienojusies febrilitāte līdz 39 °C četras reizes dienā, kas slikti kupējusies pēc antipirētiķiem, sūdzības par apgrūtinātu elpošanu caur degunu gļotādas tūskas dēļ.
Slimības trešajā dienā ambulatori sākta antibakteriālā terapija ar amoksicilīnu vecumam un svaram atbilstošā devā — bez būtiska efekta.
No anamnēzes: hroniskas slimības, alerģijas nav novērotas. Ir vakcinēts atbilstoši Latvijas Republikas imunizācijas kalendāram.
Objektīvā atrade
Iestājoties pacienta vispārējais stāvoklis vidēji smags, stabils. Āda sausa, silta, izsitumus nevēro. Mēle klāta ar viegli bālganu aplikumu. Ir nepatīkama smaka no mutes. Rīkle hiperemēta, mandeles hipertrofētas, II pakāpe, abpusēji klātas ar biezu, baltu aplikumu, kas viegli noņemams ar koka špāteli. Asiņošanu nevēro.
Izteikta deguna gļotādas tūska, runājot izteikti nazāla balss. Palpatori palielināti mugurējās grupas kakla limfmezgli, bez abscedēšanās pazīmēm. Akna + 1 cm zem labā ribu loka.
Taktika stacionārā
Sākta izmeklēšana. Veiktas klīniskās analīzes. Izmainītie rādītāji apkopoti 1. tabulā. Infekciju diagnostika: A un B tipa gripas RNS: rezultāts ir negatīvs, SARS–CoV–2 vīrusa RNS: rezultāts ir negatīvs, tests streptokoka A antigēna noteikšanai no rīkles gļotādas: rezultāts ir negatīvs.
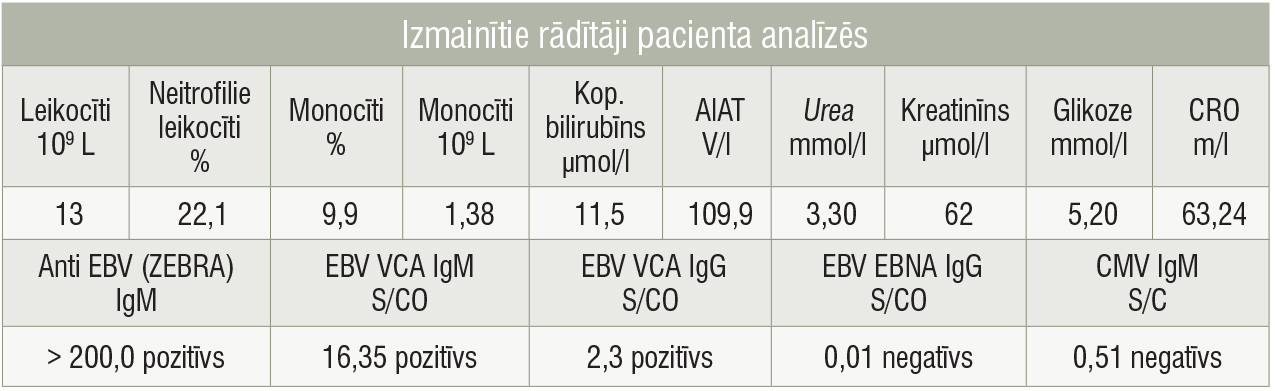

1.tabula
Izmainītie rādītāji pacienta analīzēs
Diagnoze un tālākā taktika
Pēc klīniskajiem un laboratoriskajiem datiem tika noteikta diagnoze: EBV infekcijas ierosināta mononukleoze. Pacients saņēmis simptomātisku terapiju, atsāpināšanu ar ibuprofēnu un paracetamolu, i/v rehidratāciju. Ņemot vērā paaugstinātus iekaisīgos rādītājus, saņēmis antibakteriālo terapiju ar i/v cefuroksīmu 10 mg/kg/dnn., nepārsniedzot maksimāli pieļaujamo diennakts devu. Pacients atzīmē stāvokļa uzlabošanos. Vispārēji kompensētā stāvoklī izrakstīts ambulatori ģimenes ārsta uzraudzībai.
Teorētiskais pārskats
EBV ir herpesvīrusu grupai piederīgs vīruss, kas vairojas galvenokārt cilvēka imūnajās šūnās (B limfocītos), mutes un rīkles gļotādā, kā arī siekalu dziedzeros un visbiežāk ierosina infekciozo mononukleozi. [1]
Etioloģija
EBV ir dubultspirāles DNS vīruss, kas pieder gamma herpesvīrusu dzimtai (cilvēka herpesvīrusu 4 jeb HHV4). EBV replicējas B limfocītos galvenokārt perifērajās asinīs, aktivē limfocītu proliferāciju. [2] EBV ir biežākais infekciozās mononukleozes ierosinātājs. Retāk infekciozo mononukleozi var ierosināt citomegalovīruss, Toxoplasma gondii, adenovīruss vai citi. [6]
Transmisija
Vīrusa pārnese notiek gaisa—pilienu ceļā, pamatā ciešā kontaktā ar cilvēka šķidrumiem, galvenokārt siekalām. Vīrusu bērnam var nodot arī māte caur placentu, ja grūtniece pirmreizēji inficējas pirms dzemdībām.
Primārā infekcija norisinās asimptomātiski — EBV nonāk vesela cilvēka organismā, inficējot mutes dobuma epiteliālās šūnas. EBV replicējas intracelulāri un, epiteliālām šūnām lizējoties, EBV izplatās organismā — rodas virēmija. Virēmijas rezultātā EBV nonāk pamatmērķī — B, T šūnās un visos limfoidālos audos, liesā un aknās.
Imūnsistēmas šūnas, uztverot antigēnu, izstrādā atbildreakciju un antivielas, rezultātā B šūnas stimulē CD8 aktivitāti (citotoksiskās šūnas) un aktivē CD4 šūnas (T šūnas). B šūnām kļūstot aktivētām, tiek ražotas EBV antivielas. Inkubācijas laikā attīstoties virēmijai, tiek pastiprināti izdalīti citokīni, pacientam rodas pirmie simptomi, piemēram, drudzis. [1; 3]
Klīnika
Inkubācijas periods 1—2 mēneši. Maziem bērniem infekcija var noritēt asimptomātiski. Iespējams prodromāls periods bez specifiskas simptomātikas. Dažas dienas vēro subfebrilitāti, vispārēju vājumu, katarālas izpausmes augšējos elpceļos, piemēram, aizliktu degunu, rīkles gļotādas hiperēmiju, mandeļu palielināšanos. Tomēr biežāk sākas akūti ar drebuļiem, febrilu ķermeņa temperatūru 38—39 °C, galvassāpēm, sāpēm kaklā rīšanas laikā, limfoidālo audu hiperplāziju. [4]
Komplikācijas
EBV infekcija var ierosināt agrīnas un novēlotas komplikācijas (2. tabula). Citas nozīmīgas komplikācijas, kas nav minētas tabulā, var būt hepatīts (90 %, dzelte tikai 5 %), nieru (intersticiāls nefrīts), sirds (perikardīts, miokardīts), plaušu (reti pneimonija) iesaiste. [4; 5; 7]
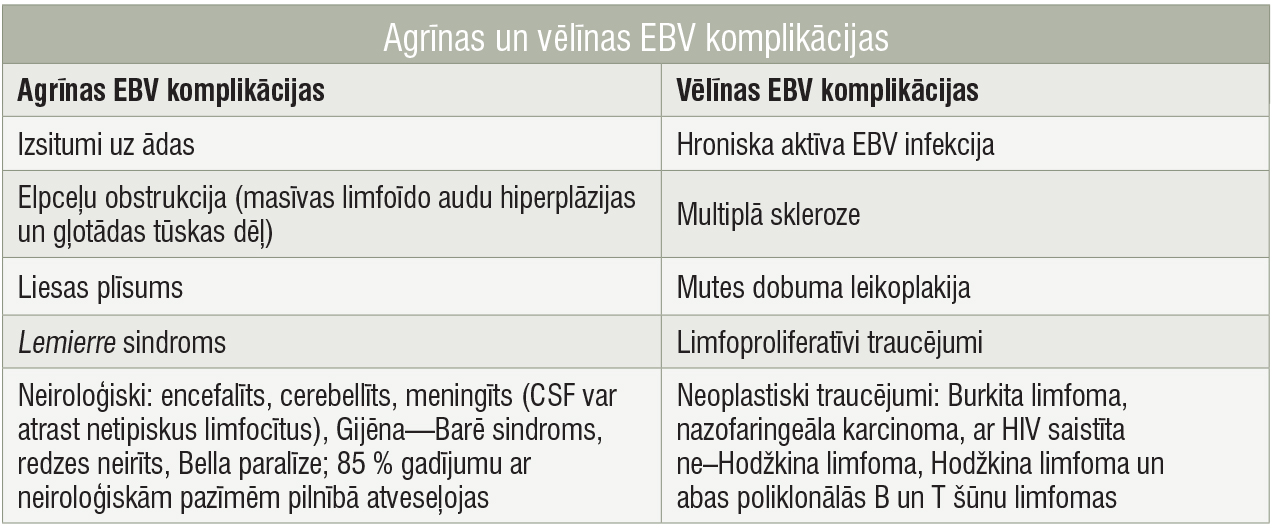

2.tabula
Agrīnas un vēlīnas EBV komplikācijas
Diagnostika
EBV laboratoriskā diagnostika ir plaša: gan specifiski, gan nespecifiski infekciozās mononukleozes testi.
Nespecifiskie testi: pilna asinsaina un bioķīmija iekaisīgo rādītāju izvērtēšanai. Laboratorisko izmeklējumu rezultātos var vērot palielinātu leikocītu skaitu uz palielināta limfocītu skaita rēķina, kā arī palielinātu eritrocītu grimšanas ātrumu. Mikroskopējot asins pilienu, var saskatīt atipiskos limfocītus. Samazināts eritrocītu, leikocītu vai trombocītu skaits nav raksturīgs. Aknu iesaistes dēļ slimības procesā bioķīmiskajās analīzēs var vērot vieglu aknu transamināžu (AlAT, AsAT) līmeņa pieaugumu. Sārmainās fosfatāzes un gamma glutamiltransferāzes līmenis parasti nav paaugstināts. [8]
Pie specifiskajiem EBV testiem pieder antivielas pret EBV kodola antigēnu (EBNA). Šis tests ir negatīvs akūtās fāzes laikā, lēni pieaug 2—4 mēnešus pēc simptomu sākuma un paliek pozitīvs visu atlikušo mūžu.
Pret vīrusa kapsīda antigēnu (VCA) ir IgM un IgG antivielas. Anti–VCA IgM parādās agrīni un samazinās 4—6 nedēļās. Anti–VCA IgG parādās akūtās fāzes laikā, maksimumu sasniedz 2—4 nedēļās pēc slimības sākuma un lēni samazinās visu atlikušo mūžu. [9]
Antivielas pret agrīnu antigēnu (EA) jeb ZEBRA antigēnu IgM nosaka, veicot analīzi, kuras rezultāts ir pozitīvs agrāk par visiem citiem plaši pieejamiem testiem.
Rezultātu interpretācija: ja VCA IgG un EBNA IgG ir pozitīvi, bet VCA IgM negatīvs — slēpta infekcija. Ja VCA IgG, VCA IgM un EBNA IgG ir negatīvi — cilvēks nav inficēts. Ja VCA IgM un VCA IgG ir pozitīvi, bet EBNA IgG ir negatīvs, tad akūta vai primāra infekcija. Ja ZEBRA IgM pozitīvs — akūta vai primāra infekcija (kopā ar pozitīvu VCA IgG un EBNA IgG augstos titros — reaktivācija). [1]
Terapija
Ārstēšana pamatā simptomātiska. Antibakteriālā terapija indicēta vien tad, ja sākušās infekcijas izraisītas blaknes, piemēram, pievienojas streptokoku infekcija.