Hipertensija ir ļoti nopietns sirds-asinsvadu un nieru slimību riska faktors – šim apgalvojumam piekritīs jebkurš ārsts. Zinātniskajā periodikā samērā bieži ir sastopams jēdziens “rezistentā hipertensija”, tāpēc pasaules literatūras rubrikā ieskats ASV Sirds asociācijas 2008. gada zinātniskajās nostādnēs rezistentās hipertensijas (RH) jautājumos, kā arī atbilžu meklējumi uz jautājumiem: kāpēc Latvijā nav hipertensijas speciālistu, kā atšķirt īstu RH no šķietamas, vai pastāv “baltā halāta hipertensija”, kāda ir saikne starp RH un kardiometabolo risku, kā bērna attīstība ietekmē hipertensiju turpmākajā dzīvē. Šoreiz bez problēmas detalizētām cēloņsakarībām un mikroskopiskas analīzes, paskatoties uz to no “helikoptera skatpunkta”.
Mūsdienās 73 miljoni ASV un miljards pieaugušo visā pasaulē cieš no šīs patoloģijas, un tai ir tendence pieaugt. [1] Daudzos klīniskajos pētījumos tiek vērtēta antihipertensīvo medikamentu efektivitāte. Rezistentā hipertensija ir plaši izplatīta parādība klīniskajā praksē, daudzos pētījumos uzrādīts līdz pat 20% šādu gadījumu, definējot to kā nekontrolētu paaugstinātu asinsspiedienu pacientiem, kas tiek ārstēti ar trim vai vairākiem medikamentiem no dažādām grupām; viens no tiem ir diurētiķis. [2]
Rezistentā hipertensija: kas jāatceras ikdienas praksē?
Kā liecina izpētes dati, tad 53% no hipertensijas pacientiem tiek kontrolēti līdz optimālajam līmenim ALLHAT pētījuma datus, konstatēts, ka 27% pētījuma dalībnieku lietoja trīs vai vairāk medikamentus. Kopumā 49% pētījuma dalībnieku pietika ar vienu vai diviem medikamentiem, tātad vidēji pusei pacientu bija vajadzīgi trīs vai vairāk medikamentu asinsspiediena regulēšanai. [3]

Temata pielikums
Parakstītie medikamenti, asinsspiediens, ticamība HIPERFRE pētījumā
Rezistentās hipertensijas attīstībā svarīga nozīme ir dzīvesveida faktoriem, tāpēc tie iespējami ātri būtu jākoriģē, tostarp arī aptaukošanās un alkohola pārmērīga lietošana. Uzturā jāierobežo sāls, tiek rekomendēts
Dažas farmakoloģisko medikamentu grupas var radīt ārstēšanas rezistenci, kā visizplatītākie minami nesteroīdie pretiekaisuma preparāti, to skaitā aspirīns, un selektīvie COX-2 inhibitori. [1]
Sekundārie hipertensijas cēloņi raksturīgi pacientiem ar rezistento hipertensiju. Lielāka sekundāro cēloņu varbūtība ir gados vecākiem pacientiem, jo prevalē miega apnoja (atkārtota elpošanas apstāšanās miegā), nieru parenhīmas slimības, nieru artēriju stenoze un, iespējams, hiperaldosteronisms. [1] Neārstēta obstruk tī va miega apnoja ir cieši saistīta ar hipertensiju. Īpaši bieži tā raksturīga pacientiem ar rezistentu hipertensiju, proti, vairāk nekā 80% pacientu. Ārstēšana ar pastāvīgu pozitīvu ventilācijas spiedienu elpceļos uzlabo asinsspiediena kontroli. [1]
Pacientiem ar rezistento hipertensiju izplatīts ir primārais aldosteronisms - tas prevalē apmēram 20% gadījumu (pētījumi ASV rāda, ka vienlīdz bieži no tā cieš gan afroamerikāņi, gan baltie amerikāņi). [1]
Nieru-asinsvadu saslimšanas ir bieža atrade hipertensijas pacientiem, kas pārcietuši sirds kateterizāciju. Tomēr nav zināms, kāda nozīme šādiem bojājumiem ir hipertensijas izraisīšanā un kādi ir revaskularizācijas ilgtermiņa ieguvumi. Pieejamie pētījumi nebalsta nevienas medicīniskas ārstēšanas vai revaskularizācijas procedūras relatīvu pārākumu. Taču, ja, par spīti optimālai medicīniskai terapijai, asinsspiediens saglabājas grūti kontrolēts, tiek ieteikta miokarda revaskularizācija - līdz ar atzinumu, ka nozīmīga asinsspiediena atbildes reakcija netiek garantēta.
Efektīva diurētiska terapija ir būtiska, lai maksimizētu antihipertensīvo farmakoloģisko terapiju. Iepriekšēji pētījumi norāda: tā kā ambulatori hlorhalidons 25 mg dienā nodrošina lielāku asinsspiediena samazinājumu 24 stundu laikā nekā hidrohlorotiazīds 50 mg, tiek rekomendēts hlorhalidons. [1]
Divu medikamentu kombināciju pētījumos atrodams salīdzinājums konkrētām trīs vai vairāku medikamentu kombinācijām. Trīs medikamentu režīms:
- angiotensīna konvertējošā enzīma inhibitors vai angiotensīna receptoru blokators;
- kalcija kanālu blokators;
- tiazīds kā diurētiķis ir efektīva medikamentu kombinācija ar labu panesamību.
Lai gan b blokatori tiek indicēti pie koronārajām saslimšanām un/vai sirds mazspējas, kombinējot a-b blokatorus, mijiedarbības dēļ tie var izrādīties efektīvāki antihipertensīvajā terapijā. [1]
Saskaņā ar primārā aldosteronisma pacientu rezistentās hipertensijas pētījumiem, tiek konstatēts, ka minerālkortikoīdu receptoru blokatori uzrāda nozīmīgu antihipertensīvu efektu, ja tos pievieno esošajai hipertensijas multiterapijai. [1] Spironolaktons var nodrošināt būtisku papildu antihipertensīvu rezultātu. Var izveidoties hiperkalēmija - kaut gan reti - galvenokārt pacientiem ar hroniskām nieru slimībām.
Amerikas Sirds asociācijas 2008. gada zinātniskās nostādnes rezistentās hipertensijas jautājumos piedāvā daudzpusīgas rekomendācijas, kā uzlabot šādu pacientu ārstēšanu. Tomēr klīniskie pētījumi liecina, ka rezistentās hipertensijas pacientu ārstēšanā lielu ieguldījumu var dot hipertensijas speciālistu ieteikumi. Iespējamo specifisko sekundāro cēloņu gadījumā ieteikta attiecīgā speciālista konsultācija. Ja nav šo iepriekšminēto hipertensijas cēloņu un asinsspiediens saglabājas paaugstināts par spīti sešu mēnešu ārstēšanai, tad nepieciešama hipertensijas speciālista konsultācija. [1]
Gonzaga C. C., Calhoun D. A. American Heart Association Statement on diagnosis, evaluation, and treatment of resistant hypertension: what should we remember in everyday practice? Pol Arch Med Wewn 2008; 118(7-8): 397-398.
Kā redakcija noskaidroja Latvijas Universitātes Kardioloģijas zinātniskajā institūtā, tad mūsu valstī nav atsevišķas sertifikācijas "hipertensijas speciālists". Tātad Latvijas primārās veselības aprūpes īstenotājs - ģimenes ārsts - bieži ir bez šā konsultatīvā atbalsta. Varbūt ir vērts nākotnē apsvērt šādu iespēju?
Komentē dr. med. V. Dzērve
Jēdziens "rezistentā hipertensija" ir samērā izplūdis jēdziens, ja mēģinām to saprast cēloņsakarības kategorijās - kāpēc konkrētajam pacientam ir šāds stāvoklis. Lai to labāk saprastu, jāprecizē šā jēdziena definīcija:
- jāuzsver, ka visiem medikamentiem jābūt optimālās devās - definīcija ir nepilnīga, operējot tikai ar medikamentu skaitu;
- jāprecizē, ka arī tie pacienti, kas saņem 4-5 medikamentus un šobrīd tiek kontrolēti, var tikt uzskatīti par RH pacientiem.
Šādi papildinot definīciju, mūsu mērķis ir precizēt jēdzienu un uzsvērt RH nozīmību konkrētā cilvēka veselības stāvokļa vērtējumā, jo, vadoties no "atlieku riska" koncepcijas, īsta RH ir viens no vadošajiem koronārās sirds slimības (KSS) riska faktoriem.
Ar "īstu" RH jāsaprot tāds stāvoklis, kad patiešām, optimāli ārstējot ar medikamentiem un pēc visu iespējamo šķietamo RH iemeslu izslēgšanas, asinsspiedienu normalizēt neizdodas. Par šķietamo RH dēvē tādu, kad izdodas atklāt RH šķietamos jeb neīstos iemeslus, piemēram, "baltā halāta hipertensija", tiek lietota neatbilstīga izmēra manšete, mērot asinsspiedienu, slikta pacienta līdzestība, pseidohipertensija. Jāpiebilst, ka "baltā halāta" jeb izolēta "ofisa hipertensija" populācijā sastopama līdz 15% cilvēku, kā arī līdz trešdaļai hipertensijas pacientu.
Rezistentā hipertensija: metodiska pieeja diagnozei un ārstēšanai
Rezistento hipertensiju konstatē apmēram 10% hipertensīvo pacientu. To vajadzētu atšķirt no asinsspiediena īslaicīgas paaugstināšanās ārsta kabinetā ("baltā halāta" hipertensijas) un pseidorezistentās hipertensijas.
Visizplatītākais rezistentās hipertensijas cēlonis ir līdzestības trūkums antihipertensīvajai terapijai, optimāli ārstējot ar medikamentiem, un pēc iespējamo šķietamo RH iemeslu izslēgšanas, asinsspiedienu neizdodas normalizēt līdz optimālajam līmenim.
Primārais hiperaldosteronisms populācijā nav tik reta parādība, kā tika uzskatīts iepriekš. Zema renīna līmeņa rezistentā hipertensija veido atbildes reakciju aldosterona blokādei, kad citi medikamenti ir acīm redzami neadekvāti iedarbīgi. Tāpat miega apnojas sindroms var veicināt rezistentās hipertensijas attīstību, stimulējot aldosterona sekrēciju - tas noved pie asinsvadu bojājumiem un tiešākā iedarbībā var sekmēt rētaudu veidošanos. Normāls kālija līmenis asinīs rezistentās hipertensijas gadījumā neizslēdz iespējamu hiperaldosteronisma klātbūtni.
Nihad A. M. Tamimi. Resistant Hypertension: A Methodological Approach to Diagnosis and Treatment. Saudi J Kidney Dis Transpl. 2007; 18(3): 337-345.
Komentē dr. med. V. Dzērve
RH efektīvas ārstēšanas pamats ir precīza īstas rezistences diagnoze. Tās uzstādīšanas algoritma pamatā ir iešana "no vienkāršākā uz sarežģītāko", lai izvairītos no sekundārās hipertensijas pierādīšanai nepieciešamo dārgo un laikietilpīgo izmeklējumu veikšanas jau pašā diagnostikas procesa sākumā.
Atceroties, ka RH ir multifaktorāls fenomens:
- pirmkārt, jāizslēdz "baltā halāta hipertensija". Ja ir aizdomas par šo fenomenu, labs līdzeklis tā konstatēšanai ir 24 stundu AS monitorēšana;
- otrkārt, jānovērš pseidohipertensijas iespēja, kas bieži iespējama veciem cilvēkiem. Vienkāršākā iespēja - veikt Oslera testu;
- treškārt, jārisina pacienta līdzestības trūkuma problēma. Jāatceras pētījumu dati, ka tikai puse no hipertensija pacientiem re gulāri lieto zāles;
- ceturtkārt, jāpārliecinās, ka zāļu devas ir optimālas, to kombinācijas adekvātas (nav divas zāles no vienas grupas vai divas zāles ar līdzīgu darbību);
- piektkārt, jāpārliecinās, vai pacients nelieto medikamentus, kas paaugstina AS: orālie kontraceptīvie, kortikosteroīdi, nesteroīdie pretiekaisuma preparāti, ciklosporīni u. c.
Tikai pēc tam var ķerties pie citu faktoru analīzes (miega apnoja, hiperaldosteronisms, vairogdziedzera, nieru funkcija un tamlīdzīgi).
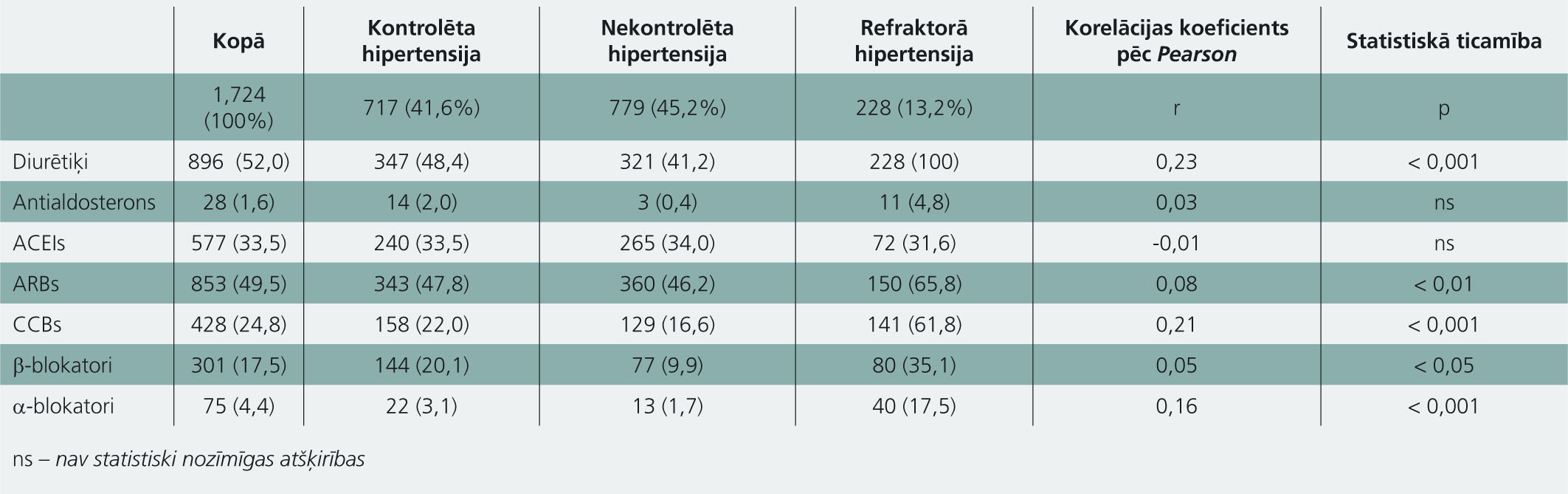
Saikne starp grūti ārstējamu hipertensiju un kardiometabolo saslimšanu risku. HIPERFRE pētījums
Pamatojums un mērķis: rezistento hipertensiju raksturo nekontrolēta asinsspiediena klātbūtne pacientiem, kas tiek ārstēti ar trim un vairāk medikamentiem, no kuriem viens ir diurētiķis. Pētnieki novērtēja, cik bieži, ar kādām sūdzībām RH pacienti apmeklēja primārās veselības aprūpes iestādes. Metode: aprakstošajā daudzcentru pētījumā tika analizēti 1724 hipertensijas pacienti, kas apmeklēja 35 terapeitus 14 primārās ārstniecības struktūrvienībās.
Rezultāti: pacientu (starp tiem 41,5% vīriešu) vidējais vecums 67 ± 11 gadi, puse no viņiem ir ar lieko svaru. Kontrolēts asinsspiediens ir 41,6% pacientu, RH dominē 13,2% gadījumu. Šo pēdējo RH pacientu grupu raksturo:
- lielāks vecums (69 pret 67 gadiem, p
- lielāks liekais svars (62% pret 43%, p
- diabēts (55% pret 11%, p
- hiperlipidēmija (68% pret 59%, p
- metabolais sindroms (68% pret 22%, p
Vismaz pusei no viņiem šobrīd ir kāda mērķa orgāna bojājuma pazīme. Neviens hipertensijas medikaments nav parakstīts 3% pētāmo, bet 37% pacientu noteikta viena medikamenta terapija. Pacientu grupai ar RH ir nozīmēts angiotensīna receptoru blokators, kalcija kanālu blokators, beta un alfa blokatoru lietošana (skat. pielikumu). Pētījumā norādīta neatkarīga un tieša saikne starp RH un vecumu, vīriešu dzimumu, diabētu, lieko svaru, metabolo sindromu, kā arī apgriezta saistība ar išēmisko kardiopātiju.
Secinājumi: RH pacienti primārās veselības aprūpes iestādēs ir 13%, un tas ir saistāms ar viņu vecumu, vīriešu dzimumu un metabolajiem riska faktoriem.
Otero Raviña F. et al. Association between refractory hypertension and cardiometabolic risk. The HIPERFRE study. Nefrologia 2008; 28 (4): 425-432.
Komentē dr. med. V. Dzērve
Cēloņsakarības analīzes starp metabolā sindroma raksturlielumiem un arteriālo hipertensiju lielās primārās aprūpes ārstu pacientu kohortās veiktas arī Latvijā: 2003. gadā - 5000 pacientu; 2005. gadā - 6089; 2007. gadā - 6910, neizvirzot mērķi speciāli interpretēt RH. Tomēr dati ir ļoti pamācoši:
- 41-49% pacientu, kuri apmeklē ģimenes ārstu, konstatē AH;
- asinsspiediena kontroles līmenis ir zems (6,4% pacientu ar cukura diabētu DIASCREEN pētījumā 2003. gadā);
- kombinētās terapijas apjoms nepietiekams:
- 12% pacientu lieto trīs medikamentus,
- 4,7% - četrus medikamentus,
- 0,9% - piecus medikamentus. []
Pierādīta cieša korelācija starp metabolā sindroma atsevišķiem rādītājiem un AH (57% cilvēku ar palielinātu vidukļa apkārtmēru ir AH, 62% - dislipidēmijas, turklāt korelācija ir statistiski ticama). Tādējādi, ja pacientam ir paaugstināts asinsspiediens un vēl kaut divi no pieciem metabolā sindroma rādītājiem - abdominālā aptaukošanās, hipertrigliceridēmija, pazemināts ABLH, glikoze tukšā dūšā ≥ 6,1 mmol/L -, tad viņš ieskaitāms augsta KVS riska grupā.
Vai hipertensijas kontrolēšanas veidam ir nozīme?
Hipertensija ir viens no visnopietnākajiem sirds-asinsvadu un nieru slimību riska faktoriem. Pašlaik apmēram 73 miljoni pieaugušo ASV un aptuveni miljards pieaugušo visā pasaulē cieš no šīs patoloģijas, turklāt tai ir tendence prevalēt. Antihipertensīvo medikamentu efektivitāte ir pārbaudīta daudzos klīniskajos pētījumos. Pētījumi salīdzina antihipertensīvo medikamentu iedarbību ar tiem placebo līdzekļiem, kas nemainīgi uzrādījuši, ka asinsspiediena pazemināšana ir saistāma ar vērā ņemamu koronāro notikumu, infarkta un sirds mazspējas gadījumu samazinājumu. Veiksmīgs iznākums ticis novērots neatkarīgi no:
- vecuma,
- dzimuma,
- hipertensijas smaguma pakāpes,
- saistīto riska faktoru vai blakus apstākļu esamības/trūkuma,
- lietoto antihipertensīvo zāļu grupas.
Chobanian A. V. Does It Matter How Hypertension Is Controlled? N Engl J Med 2008; Dec 4; 359(23): 2485-2488.
Komentē dr. med. V. Dzērve
Sekojot uz pierādījumiem balstītas medicīnas principiem, patlaban tiek uzskatīts, ka primārais mērķis hipertensijas ārstēšanā ir asinsspiediena pazemināšana līdz mērķa līmenim, bet veids, kā to panākt, ir mazāk svarīgs.
Uzsākt terapiju var ar jebkuru no patlaban eksistējošiem antihipertensīvajiem līdzekļiem (diurētiķi, kalcija kanālu blokatori, AKE inhibitori, angiotenzīna receptoru blokatori, retāk - beta blokatori).
Tomēr ārsts, izvēloties, ar ko sākt medikamentozo terapiju konkrētam pacientam, vienmēr analizēs preparāta noderību saistībā ar citiem pacienta riska faktoriem, slimībām, iespējamām preparāta blaknēm. Jāatzīst, ka ne mazsvarīgs faktors šajā procesā ir ārsta pieredze, lai pēc iespējas izvairītos no "mēģinājumu un kļūdu" ceļa, kā arī ārsta un pacienta līdzestība.
Vai hipertensija grūtniecības laikā provocē insulīna rezistenci?
Pētot grūtnieču hipertensiju, konstatēts insulīna rezistences sindroms. Konkrētā pētījuma mērķis bija novērtēt insulīna rezistenci un metaboliskās pārmaiņas šīm sievietēm, salīdzinot ar tām, kam bijusi normāla grūtniecība, dažus gadus pēc dzemdībām.
Tika pētītas 168 sievietes ar grūtniecības hipertensiju un 168 kontrolpersonas ar normālu grūtniecību - vidēji 7,8 gadus pēc viņu pirmajām dzemdībām (vidējais sieviešu vecums 34,8 gadi). Tika novērtēta pilna asinsaina/holesterīns, insulīns, glikoze, homocisteīns, adipokīni un iekaisuma marķieri.
Papildus minētajiem izmeklējumiem 146 hipertensijas pacientēm un 135 kontrolpersonām tika veikts orālais glikozes tolerances tests. Ja salīdzina ar kontroles grupu, tad pētāmās personas bija ar lieko svaru.
Zinātnieki atraduši būtiski zemāku augsta blīvuma lipoproteīna holesterola un adiponektīna līmeni un augstāku apolipoproteīna (apo) apoB/apoA1 proporciju, homocisteīna, leptīna un insulīna līmeni pētāmajām sievietēm, salīdzinot ar kontrolpersonām (P ≤ 0,004). Turklāt pētāmās personas bija insulīna rezistentas jau sākotnēji, ko izvērtēja ar homeostāzes novērtējuma otro modeli, tāpat arī neonatālajā periodā, ko izvērtēja pēc insulīna jutības radītājiem, kas aprēķināti no orālā glikozes tolerances testa.
Visbeidzot, dažādi nejaušināti regresijas modeļi, leptīns, apoB/apoA1 proporcija, vidukļa apkārtmērs, adiponektīns un brīvās taukskābes izskaidroja 40% no homeostāzes novērtējuma otrā modeļa pretrunām.
Jaunās sievietes ar grūtniecības hipertensiju uzrādīja insulīna rezistences pazīmes pirmajos desmit gados pēc dzemdībām. Šie atklājumi liek domāt, ka insulīna rezistence var izrādīties saikne starp grūtniecības hipertensiju un paaugstinātu sirds-asinsvadu slimību risku turpmākajā dzīvē.
Joël Girouard J., GiguèreY., Moutquin J. M., Forest J. C. Previous Hypertensive Disease of Pregnancy Is Associated With Alterations of Markers of Insulin Resistance. Hypertension 2007; 49: 1056-1062.
Komentē dr. med. V. Dzērve
Sakarību starp grūtniecības hipertensiju un kardiovaskulāro risku, t. sk. koronārās sirds slimības attīstību, attālinātā pēcdzemdību periodā var uzskatīt par daudzkārt apstiprinātu. Cits jautājums - kāpēc vienai sieviešu grupai ir un citām nav hipertensija grūtniecības laikā.
Sīkāk papētot, var apgalvot, ka tomēr grūtniecības hipertensijas attīstība lielā mērā saistīta ar tā vai cita metabolā sindroma kritērija esamību (predispozīcija metabolajam sindromam). Īpaši jāakcentē paaugstināta ķermeņa masas indeksa pozitīva dinamika, centrālā aptaukošanās, insulīna rezistences simptomi jau pirms grūtniecības). Tas, ka insulīna rezistence var dominēt kā KVS risku uzturošs faktors arī pēcdzemdību periodā, ir vērā ņemams fakts.
Attīstība bērnībā un hipertensija turpmākajā dzīvē
Daži pētījumi pievērsušies augšanai pirmsdzemdību un pēcdzemdību periodā un tās ietekmei uz hipertensiju. Helsinkos klīniski tika pārbaudīta nejaušināti atlasīta 2003 cilvēku grupa 62 gadu vecumā. Tika fiksēts pētāmo garums un svars līdz vienpa-dsmit gadu vecumam.
Nejaušināti atlasītajā grupā 644 cilvēkiem tika diagnosticēta hipertensija. Viņi bija ar lieko svaru un insulīna rezistenti, salīdzinot ar cilvēkiem, kuriem bija normāls asinsspiediens. Dzimšanas brīdī viņi bija bijuši tievi un īsi, līdz divu gadu vecumam lēni pieņēmās svarā, pēc tam auga ātri, un 11 gadu vecumā viņu ķermeņa parametri atbilda vidusmēra augumam.
Starpības proporcija, ko saistīja ar katru dzimšanas svara kilogramu, bija 0,42 (95% CI: 0,32 līdz 0,56); ar katriem desmit tagadējā svara kilogramiem tā bija 1,85 (95% CI: 1,66 līdz 2,05).
Balstoties uz mūsdienu definīcijām, citu 802 cilvēku asinsspiediens tika klasificēts kā paaugstināts. Viņiem bija liekais svars un aterogēnisks lipīdu profils. Dzimšanas brīdī viņi bija bijuši īsi, pēc tam auguši lēni un 11 gadu vecumā vēl aizvien bijuši īsi un tievi. Starpības proporcija, ko saistīja ar katru svara kilogramu divu gadu vecumā, bija 0,75 (95% CI: 0,68 līdz 0,84); ar katriem desmit tagadējā svara kilogramiem tā bija 1,42 (95% CI: 1,28 līdz 1,57).
Tiek secināts, ka hipertensijas attīstību nosaka divi atšķirīgi augšanas veidi bērnībā. Pētnieki norāda, ka hipertensiju tie izraisa ar dažādu bioloģisku mehānismu palīdzību un atbildes reakcija uz ārstēšanu var būt atšķirīga.
Eriksson J. G. et al. Childhood Growth and Hypertension in Later Life. Hypertension. 2007; 49:1415-1421.
Komentē dr. med. V. Dzērv
Primārās arteriālās hipertensijas konkrētais izcelsmes faktors nav zināms, tāpēc, balstoties uz pierādījumiem, AH šodien tiek uzskatīta par multifaktoriālas izcelsmes fenomenu, kur ne maza nozīme tiek piešķirta ģenētiskajiem faktoriem. Arī cilvēka attīstības novirzes intrauterīnajā periodā tiek saistītas, piemēram, ne tikai ar glikozes un lipīdu metabolisma, bet arī ar hipertensijas attīstību dzīves laikā. Ir pētījumi, ka pacientiem ar primāro arteriālo hipertensiju ir samazināts nefronu skaits. Šo faktu mēģina skaidrot ar nefronu skaita attīstības traucējumiem in-trauterīnajā periodā, kas ieslēdz patoģenētisku ķēdi, kurā dominē glomerulu hiperfiltrācija un glomerulu spiediena pieaugums. Laika gaitā tas var novest pie glomerulu hipertensijas, sklerozes un priekšlaicīgas nefronu bojāejas. Tiek postulēts, ka process raksturīgs tiem cilvēkiem, kuru dzimšanas svars ir bijis mazs.
Hipotēze, protams, izraisa zinātnisku interesi saistībā ar AH patoģenētiskajiem mehānismiem, tomēr pierādījumu bāze tai ir nepietiekama un pagaidām nepārsniedz hipotēzes līmeni.