Pēcoperācijas hipoparatireoze attīstās pēc operācijām kakla zonā, kad traucēta epitēlijķermenīšu asinsapgāde vai traumēti/rezecēti pašu dziedzeru audi. Pēcoperācijas hipoparatireoze biežāk attīstās pēc totālas tireoīdektomijas, paratireoīdektomijas, radikālas kakla ķirurģijas.
Hipoparatireozes jēdziens atspoguļo epitēlijķermenīšu funkcijas traucējumus, kas izraisa samazinātu parathormona izdalīšanos un izpaužas ar hipokalcēmiju un raksturīgiem klīniskajiem simptomiem. Epitēlijķermenīši sekretē parathormonu (PTH) un kalcitonīnu. [1] 12—15 % populācijas ir piektais epitēlijķermenītis. Katrs dziedzeris ir apmērām 6 × 3 × 2 mm liels un 40 mg smags. [2] PTH tieši darbojas uz kauliem un nierēm, netieši uz zarnu traktu, nodrošinot normālu jonizētā kalcija līmeni asinīs. Kalcija līmenis paaugstinās, jo PTH atbrīvo kalciju un fosforu no kauliem, kā arī veicina kalcija reabsorbciju nierēs un palielina kalcitriola veidošanos nierēs, kas sekmē kalcija uzsūkšanos zarnās. PTH sekrēcija ir atkarīga no kalcija līmeņa asinīs. [1] Starp kalcija līmeni serumā un PTH koncentrāciju darbojas atgriezeniskās saiknes mehānisms.
Klīniskais gadījums
Paciente, 59 gadus veca, neatliekamā kārtā stacionēta ar ģimenes ārsta nosūtījumu, jo ir smaga hipokalcēmija — 1,08 mmol/l. Apskates laikā paciente sūdzas par iekšēju nemieru, uztraukumu, nelielu muskuļu trīci, sāpīgumu un smaguma sajūtu rokās un kājās.
Objektīvi izmeklējot, pacientes vispārējais stāvoklis vidēji smags, bet stabils. Elpo 16 ×/min., auskultatīvi plaušās vezikulāra elpošana, trokšņus neizklausa. Sirdsdarbība ritmiska, 80 ×/min., asinsspiediens 115/70 mmHg. Vēders palpatori mīksts, nesāpīgs. Palpatori sāpes muskuļos.
No anamnēzes zināms, ka pirms divām nedēļām pacientei veikta totāla tireoīdektomija nodozas strumas dēļ (vēlāk histoloģiski pierādīts papillārs vairogdziedzera vēzis), kā arī kreisā augšējā epitēlijķermenīša ekstirpācija adenomas dēļ. Operācija un pēcoperācijas periods bez komplikācijām. Operācijas dienā kalcija līmenis asinīs 3,20 mmol/l, pirmajā pēcoperācijas dienā — 2,58 mmol/l (norma 2,20—2,60). Izrakstot no ķirurģijas nodaļas, pacientei ieteikta onkologa konsultācija histoloģiski pierādīta papillāra vēža dēļ. Kalcija un D vitamīna substitūcijas terapija netika parakstīta.
Sūdzības
Pirmās sūdzības par trauksmi, iekšēju nemieru, muskuļu vājumu parādās apmēram nedēļu pēc operācijas, paciente izmeklēta ambulatori pie ģimenes ārsta. Dinamikā pacientei attīstās hipokalcēmiskā krīze ar ģeneralizētiem toniskiem krampjiem, uzbudinājumu, apjukumu, tāpēc paciente stacionēta PSKUS. NMC posmā veikta asinsainas analīze: leikocitoze 12,3 tūkst., normohromā normocitārā anēmija Er 3,6 milj., Hb 102 g/l. Asins bioķīmijā: kalcijs 1,30 mmol/l.
Slimības gaita
Paciente stacionēta PSKUS Endokrinoloģijas nodaļā. Papildu izmeklējumos konstatēts:
- fosfors 2,52 mmol/l (norma 0,81—1,50);
- parathormons 0,40 pmol/l (norma 1,48—7,63);
- TSH 61,498 mkSV/ml (norma 0,550—4,780);
- FT4 0,48 ng/dl (norma 0,89—1,76);
- 25(OH) D vitamīns 12,7 ng/ml (norma 30—90).
Pacientei ordinēta terapija ar kalcija glikonātu intravenozi, kalciju, kalcitriolu, holekalciferolu per- orāli. Kalcija un fosfora līmenis asinīs dinamikā atspoguļots tabulā.
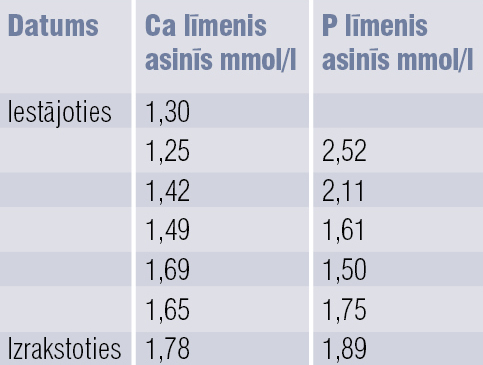

Tabula
Kalcija un fosfora līmenis asinīs dinamikā
Norādījumi tālākai ārstēšanai
Pēc kalcija/fosfora vielmaiņas korekcijas vispārējais stāvoklis stabilizējies. Papillārā vairogdziedzera vēža dēļ plāno onkologa—radiologa konsultāciju Latvijas Onkoloģijas centrā. Paciente apmierinošā stāvoklī izrakstīta no stacionāra ambulatorai terapijai ģimenes ārsta, endokrinologa, onkologa uzraudzībā. Sniegtas rekomendācijas par kalcija un D vitamīna substitūcijas terapiju, kalcija līmeņa kontroli asinīs: Tab. Calcigran sine 1000 mg × 3/dienā, Tab. Alpha D3 Teva 1 µg × 1/dienā pārdienās, Vigantol Oel 50 pilieni nedēļā. Kalcija līmeņa kontrole dinamikā, Calcigran un Alpha D3 Teva devas korekcija. 25(OH) D vitamīna kontrole serumā pēc diviem mēnešiem, D vitamīna devas korekcija dinamikā.
Tā kā plānojama terapija ar radiaktīvo jodu, substitūcijas terapija ar L–Thyroxin netika ordinēta.
Komentārs
Pēcoperācijas hipoparatireozes attīstība pēc viena epitēlijķermenīša adenomas ekstirpācijas skaidrojama ar atlikušo veselo epitēlijķermenīšu funkcijas supresiju, kas attīstījās hiperparatireozes laikā. Nav ņemti vērā arī izejas dati par D vitamīna deficītu, hiperparatireozes izraisītu kaulu bojājumu, nav noteikts PTH līmenis pēc operācijas. Normāls kalcija līmenis pirmajā pēcoperācijas dienā skaidrojams ar samērā smagu hiperkalcēmiju pirms operācijas un nevar būt drošs kritērijs pēcoperācijas hipoparatireozes izvērtēšanai.
Pēcoperācijas hipoparatireoze
Biežākā komplikācija pēc strumektomijas. Dažādos literatūras avotos tās sastopamības biežums atšķiras: no apmēram 1 % Latvijas līdz 46 % ārzemju avotos. Tik dažādi dati iegūti tāpēc, ka atšķiras hipokalcēmijas atsauces intervāli. Daži autori apraksta gadījumus, kad hipoparatireoze diagnosticēta tikai pēc klīniskajiem simptomiem, nevis laboratoriskajiem datiem. [3] Normāls kopējā kalcija līmenis asinīs ir 2,2—2,6 mmol/l. Tomēr svarīgi atcerēties, ka apmēram 40 % asinīs cirkulējošā kalcija saistīts ar albumīniem. Tāpēc svarīgi noteikt jonizētā kalcija līmeni (50 % no cirkulējošā kalcija, normāls līmenis asinīs 1,0—1,3 mmol/l) vai albumīna koriģēto kalcija līmeni.
Albumīna koriģēto kalcija līmeni rēķina pēc šādas formulas: koriģētais kalcijs = kalcijs serumā + 0,02 × (40 – albumīns serumā). Jonizētā kalcija līmeni precīzi var noteikt, veicot asins gāzu analīzi. Jonizētais kalcijs objektīvāk parāda patieso kalcija līmeni asinīs. Īpaša nozīme tam ir hipoalbuminēmijas gadījumā — ar hipokalcēmiju saprot jonizētā kalcija līmeņa pazemināšanos asinīs. Pēcoperācijas hipokalcēmija attīstās, reducējoties kaulu resorbcijas procesiem, kuri tiek nomainīti ar kaulu remodelāciju, kas prasa pastiprinātu kalcija izmantošanu kaulos, kā arī tiek novērota pastiprināta kalcija ekskrēcija ar urīnu. Simptomātiska pēcoperācijas hipokalcēmija var ievērojami pagarināt pacienta hospitalizācijas laiku pēc strumektomijas. Tad ievērojami palielinās pacienta ārstēšanas izmaksas stacionārā.
Hipoparatireozes veidi
Samērīgi epitēlijķermenīšu bojājuma pakāpei operācijas laikā izšķir pārejošu un pastāvīguhipoparatireozi, kas paredz kalcija un D vitamīna substitūcijas terapiju visa mūža garumā. [3]
Pārejoša hipoparatireoze sastopama biežāk: 6,9—46 % gadījumu, pastāvīga — 6,6 %. [7] Šajos gadījumos aptuveni vienā nedēļā atlieku epitēlijķermenīšu audos atjaunojas adekvāta asinsapgāde un parathormona sekrēcija. [6]
Pārejošas hipoparatireozes cēloņus iedala divās grupās pēc attīstības mehānisma: pirmajā grupā ir mehāniski epitēlijķermenīšu bojājumi, epitēlijķermenīšu apasiņošanas traucējumi audu tūskas dēļ. Otrais pārejošas hipoparatireozes mehānisms saistīts ar īslaicīgu veselu epitēlijķermenīšu supresiju aktīvas PTH sekretējošas adenomas dēļ.
Klīniskie simptomi attīstās 2.—7. pēcoperācijas dienā. [7]
Analizējot literatūras avotus, var secināt, ka ir vairāki riska faktori, kas ietekmē pēcoperācijas hipoparatireozes attīstību. Aiovas Veselības aprūpes universitātes Galvas un kakla protokolā aprakstīti daži no tiem:
- hipertireoze;
- liela struma;
- D vitamīna nepietiekamība/deficīts pirms operācijas;
- plānota kakla limfmezglu disekcija (vairogdziedzera vēža gadījumā). [4]
Analizējot informāciju par pēcoperācijas hipoparatireozes riska faktoriem, literatūrā aprakstīti dati no ASV veikta pētījuma, kurā analizētas pacientu grupas no NIS datubāzes (tā ir lielākā stacionēto pacientu datubāze ASV, kur ir dati par vairāk nekā septiņiem miljoniem stacionēšanas reižu apmērām 1000 slimnīcās).
Pētījumā atlasīti pacienti, kam vairogdziedzera operācija veikta 1998.—2008. gadā. Pētījumā iekļauti pacienti pēc totālas strumektomijas, hemistrumektomijas, pilnas substernālās strumektomijas, daļējas substernālās strumektomijas, istmektomijas, sektorālās rezekcijas un strumektomijas kopā ar kakla limfmezglu disekciju. Pacienti ar vairogdziedzera jaunveidojumiem atsevišķi iedalīti ļaundabīgu un labdabīgu veidojumu grupās. Kopumā atlasīti 119 567 pacienti pēc vairogdziedzera operācijas, 5,5 % gadījumu (6605 pacientiem) konstatēta pēcoperācijas hipokalcēmija. Salīdzinot ar kontroles grupu, kurā hipokalcēmija netika novērota, secināts, ka:
- grupā ar pēcoperācijas hipokalcēmiju pacienti ir gados jaunāki (< 45 gadi), vairāk sievietes, prevalē vairogdziedzera ļaundabīgās slimības;
- vidējais stacionēšanas ilgums šajā grupā palielinājies līdz 3,33 ± 3,09 dienām, salīdzinot ar kontroles grupu (1,85 ± 3,09 dienas);
- operācijas apjoms tieši saistīts ar pēcoperācijas hipokalcēmijas attīstību. Visbiežāk to var novērot totālās strumektomijas, strumektomijas kopā ar limfmezglu disekciju, pilnas substernālās strumektomijas gadījumā.
Hipokalcēmijas klīniskie simptomi
Akūta hipokalcēmija ir dzīvībai bīstams stāvoklis, kas kardiotoksiskā efekta dēļ var izpausties ar bezsamaņas epizodi, akūtu sirds mazspēju, stenokardijas lēkmi vai ģeneralizētu krampju lēkmi. [5]
Elektrokardiogrammā raksturīgā specifiskā hipokalcēmijas pazīme ir pagarināts QT intervāls (attēlā). No neiromuskulārām izpausmēm bieži ir parastēzijas un tirpšana ap muti, pirkstos, tetānija. Var attīstīties krampji (toniski, kloniski), hiperventilācija, sēkšana (bronhospazmu dēļ), disfāgija, balss izmaiņas (laringospazmu dēļ) [5], adrenerģiski simptomi.
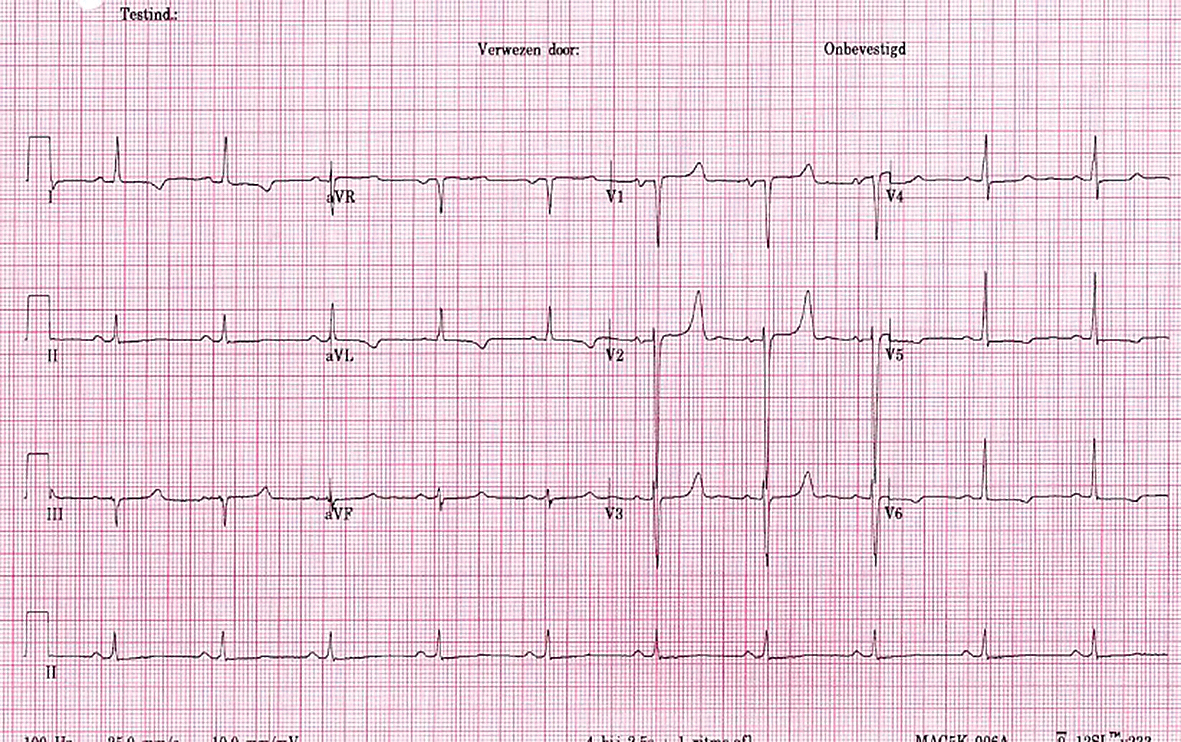

Attēls
Hipokalcēmijai raksturīga QT intervāla pagarināšanās (en.ecgpedia.org/wiki/Electrolyte_Disorders)
Neiroloģiskie simptomi ir aizkaitināmība, personības izmaiņas, depresija, demencei līdzīga aina, nespēks, lēkmes (grand mal, petit mal), nekontrolētas kustības.
Specifiski simptomi
Truso (Trousseau) simptoms: tonometra manšetes uzpūšana augšdelma līmenī + 20 mmHg virs sistoliskā asinsspiediena izraisa toniskus krampjus plaukstā, radot “akušiera roku”. Attīstās 94 % pacientu ar hipokalcēmiju, 1 % pacientu ar normokalcēmiju. [4]
Hvosteka (Chvostek) simptoms: apklauvējot n. facialis projekcijas vietu preaurikulāri, kontrahējas sejas mīmikas muskulatūra (periorālā, deguna, acu). Ne tik specifisks kā Truso simptoms. Attīstās ap 70 % pacientu ar hipokalcēmiju un 10—15 % ar normokalcēmiju. [4]
Hroniskas hipokalcēmijas gadījumā var novērot kataraktu, trauslus nagus, sausu ādu, psoriāzi, niezi, zobu attīstības traucējumus, emaljas bojājumus, ekstrapiramidālos simptomus (bazālo gangliju kalcifikācija). [1]
Kaulu bada sindroms
Pacientiem ar hiperparatireozes izraisītu kaulu bojājumu (osteitis fibrosa cystica) pat veiksmīga epitēlijķermenīšu ekstirpācija var izraisīt smagu un ilgstošu pēcoperācijas hipokalcēmiju, ko literatūrā apraksta kā “kaulu bada sindromu“ (hungry bone syndrome). Tā gadījumā novēro normālu vai nedaudz paaugstinātu PTH līmeni asinīs. Tas attīstās tāpēc, ka kaulos pastiprināti tiek izmantots kalcijs un fosfāti; atlikušie epitēlijķermenīšu audi to nespēj kompensēt. [2] Kā riska faktori sindroma attīstībai aprakstīti šādi aspekti: liels vecums, plaša operācija, radioloģiski pieradīts kaulu bojājums, D vitamīna deficīts. Sindroms aprakstīts 25—90 % gadījumu pacientiem ar radioloģiski pierādītu hiperparatireozes kaulu bojājumu pirms operācijas un tikai 0—6 % gadījumu, kad kaulu bojājums netika konstatēts. [8]
Diagnostika
Diagnostikas sastāvdaļas: klīniskie simptomi, kalcija līmeņa noteikšana asinīs (pirms operācijas, pēc operācijas, pēcoperācijas dienā), PTH noteikšana pēcoperācijas rītā. Epitēlijķermenīša adenomas gadījumā operācijas laikā veic intraoperatīvās PTH testēšanas pārskatu: PTH līmeni nosaka pirms ādas grieziena, pirms epitēlijķermenīša izņemšanas un piecas minūtes pēc epitēlijķermenīša izņemšanas. Asari et al. veikuši pētījumu par 170 pacientiem, kam veikta totāla tireoīdektomija dažādu vairogdziedzera patoloģiju dēļ. Pēcoperācijas hipoparatireoze tika definēta kā kalcija līmeņa pazemināšanās < 1,9 mmol/l ar vai bez klīniskiem simptomiem vai kalcija līmenis serumā 1,0—2,1 mmol/l ar hipokalcēmijas neiromuskulāriem simptomiem. Klīniskie simptomi un laboratoriskie rādītāji tika vērtēti otrajā pēcoperācijas dienā. Pētījumā noskaidrots, ka PTH līmenis ≤ 15 pg/ml vai kalcija līmenis ≤ 1,9 mmol/l otrajā pēcoperācijas dienā palielina pēcoperācijas hipoparatireozes attīstības risku. Richards et al. salīdzinājuši pēcoperācijas hipoparatireozes attīstības risku pirms un pēc intraoperatīvas PTH kontroles ieviešanas, secinot, ka hipokalcēmijas risks ievērojami mazinās, ja operācijas laikā kontrolē PTH. [7]
Ārstēšana
Pēcoperācijas hipoparatireozes ārstēšanā neizmanto kādu vienu konkrētu shēmu vai algoritmu. Medikamentu izvēli un lietošanas shēmu piemeklē pacientam individuāli pēc operācijas apjoma, kalcija/fosfora un PTH līmeņa asinīs. Pēcoperācijas hipoparatireozes korekcijas stūrakmeņi ir kalcija un D vitamīna preparāti.
Akūta hipokalcēmija
Smagas akūtas hipokalcēmijas gadījumā i/v infūzijas veidā lieto kalcija glikonātu, shēmas ir dažādas. Vienā no tām 10 ml 10 % kalcija glikonāta (90 mg kalcija) atšķaida ar 100 ml 5 % dekstrozes šķīduma. Iegūto šķīdumu i/v ievada 5—10 minūtēs. Tālāk devu pēc nepieciešamības aprēķina attiecībā pret ķermeņa masu: 15 mg kalcija/kg. Vidēji tās ir apmēram 10 kalcija glikonāta ampulas (900 mg kalcija), kas atšķaidītas ar 1000 ml 5 % dekstrozes šķīduma un i/v infūzijas veidā ievadītas ar ātrumu 50 ml/st.
Kalcija i/v ievade rūpīgi jāuzrauga, jo tai raksturīgas vairākas blaknes. Ja kalcija glikonāta infūzija ir pārāk strauja, iespējami tādi simptomi kā hipotensija, lokāls tromboflebīts, slikta dūša, vemšana, svīšana. Ekstravazācijas gadījumā novēro audu kairinājumu. I/m un s/c injekciju gadījumā attīstās dziļo audu nekroze. Pārdozēšanas gadījumā i/v ievada magnija sulfātu. [4]
Magnija sulfātu 250 mg/ml lieto, ja līdztekus hipokalcēmijai novēro arī pazeminātu magnija līmeni asinīs. Nepietiekama magnija koncentrācija asinīs nomāc PTH sintēzi un sekrēciju, veicinot hipokalcēmijas attīstību. [9]
Līdztekus sāk D vitamīna preparātu (kalci-triols, holekalciferols) substitūcijas terapiju.
Hroniska hipokalcēmija
Pietiekama kalcija uzņemšana ir viens no hipoparatireozes profilakses un ārstēšanas stūrakmeņiem. Kalcija karbonāta preparāti satur lielāku elementārā kalcija daudzumu (vidēji 40 %), tātad, lai nodrošinātu noteiktu kalcija devu, dienā jālieto mazāk kalcija tablešu. Lai kalcija karbonāta preparāti labi uzsūktos, nepieciešama kuņģa sālsskābes sekrēcija, tāpēc tie jālieto ēšanas laikā vai ar pusglāzi skābas sulas. Šo medikamentu blaknes saistītas ar kuņģa—zarnu trakta darbības traucējumiem, piemēram, aizcietējumiem un vēdera pūšanos. Kalcija citrāta preparāti ir dārgāki un satur mazāk elementārā kalcija (vidēji 21 %), tātad, lai kalcija deva būtu optimāla, dienā jālieto vairāk tablešu. Kalcija citrāta preparātu uzsūkšanās nav atkarīga no kuņģa sālsskābes sekrēcijas, tāpēc tos var lietot jebkurā dienas laikā. Kalcija citrāta preparātu blaknes ir līdzīgas kalcija karbonātam, taču to iespējamība un intensitāte ir mazāka. Kalcija devai nevajadzētu pārsniegt 2500 mg dienā. Nav pierādījumu par to, ka kalcija daudzums, kas pārsniedz 1200—1500 mg dienā, dod papildu ieguvumu kaulu veselībai, toties tas var sekmēt nierakmeņu veidošanos. [10]
Kalcitriols ir sintētiska, bioloģiski aktīvāka D vitamīna forma. Kalcitriols veicina kalcija uzsūkšanos tievajās zarnās un piedalās kaulu remodelācijas procesā, mazina muskuļu un kaulu sāpes. Vidējā deva 0,25—1 mkg 1—2 reizes dienā samērīgi hipokalcēmijas pakāpei. Šai D vitamīna formai ir ļoti īss pussabrukšanas periods, tāpēc tā iedarbība ir ļoti ātra, bet īslaicīga, tātad vitamīna pārdozēšanas risks ir niecīgs. Holekalciferolu bieži lieto kopā ar kalcitriolu. Pussabrukšanas periods ir ilgāks nekā kalcitriolam, tāpēc vitamīna iedarbība ir lēna, bet ilgstoša. Līdz ar tendenci akumulēties organismā ir lielāks pārdozēšanas risks. Holekalciferola lietošana 1000 SV reizi dienā kalcitriola līmeni serumā paaugstina par 10 ng/ml. Ieteicamā deva 7—10 pilieni dienā.